
Vínculos entre la enfermedad periodontal y los problemas de salud sistémicos
Mantener un buen cuidado bucal es algo más que una boca sana. Como profesional dental, sabe que la periodontitis, la enfermedad inflamatoria crónica que afecta los tejidos que sostienen los dientes, está relacionada con otros problemas en el cuerpo, lo que aumenta la importancia de ayudar a los pacientes a tener éxito.
Pero, ¿sabías cuán amplio es el espectro de problemas asociados? La investigación muestra que no menos de 57 afecciones sistémicas pueden estar relacionadas con enfermedades periodontales, y muchas de ellas pueden tomar a sus pacientes por sorpresa.

En este artículo, exploraremos los muchos problemas de salud científicamente relacionados con las enfermedades periodontales inflamatorias, al tiempo que le indicaremos recursos útiles que puede proporcionar a sus pacientes para ayudarlos en su viaje hacia el bienestar holístico.
Inflamación y enfermedad periodontal
La inflamación es el principal sintoma de la enfermedad periodontal, desencadenada por la respuesta del cuerpo a los patógenos periodontales en la biopelícula. Cuando la respuesta inflamatoria a la infección bacteriana se vuelve crónica, provoca daños en las estructuras de soporte de los dientes (el cemento radicular, el ligamento periodontal y el hueso alveolar), provocando el conocido proceso de pérdida ósea y eventualmente incluso pérdida de dientes.
Pero el impacto y las implicaciones de la inflamación periodontal no se limitan necesariamente a la boca. Como ejemplo, los microorganismos pueden viajar desde esta área a otras partes del cuerpo, provocando respuestas inflamatorias en esos sitios. Además, como exploraremos, la enfermedad periodontal y la inflamación asociada se han relacionado científicamente con una serie de problemas de salud sistémicos.
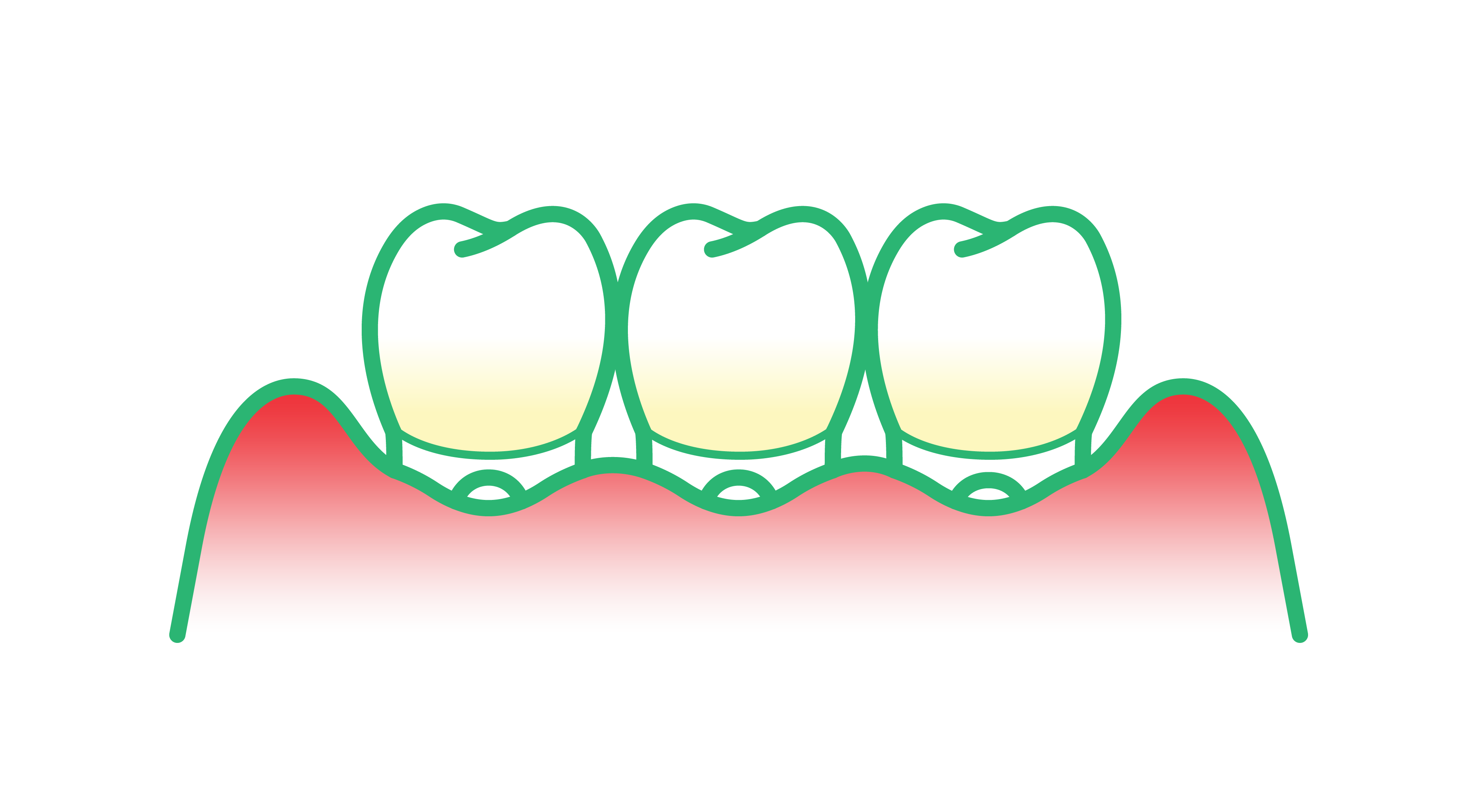
Vínculos entre la enfermedad periodontal y los problemas de salud sistémicos
Desde problemas de embarazo hasta enfermedades cardiovasculares, cáncer, artritis, diabetes, Alzheimer y más, la investigación ha descubierto posibles vínculos entre la enfermedad periodontal inflamatoria y muchos problemas de salud prominentes que las personas esperan evitar. Aquí hay algunos que merecen ser particularmente conscientes.
Periodontitis y artritis reumatoide
La conexión entre la periodontitis crónica y la artritis reumatoide se ha estudiado durante muchos años, con un vínculo biológico entre los dos postulado por primera vez hace casi 40 años. Durante la última década más o menos, la evidencia ha comenzado a acumularse. Una revisión de Clifton O. Bingham y Malini Monib publicada en 2015 señaló que "varios estudios recientes han evaluado las funciones periopatogénicas de Porphyromonas gingivalis, el microbioma oral y los mecanismos de citrulinación específica del sitio y del sustrato. Estos están ayudando a dilucidar aún más las interacciones entre estos dos procesos de enfermedades inflamatorias".
Más recientemente, los hallazgos de un gran estudio de cohorte reforzaron que la periodontitis está asociada con un mayor riesgo de desarrollar artritis reumatoide. Un artículo de revisión exhaustivo que analizó la literatura sobre periodontitis y artritis reumatoide, publicado entre 2012 y 2017, hizo algunas observaciones interesantes y, para los autores, estaba muy claro que las dos enfermedades están fuertemente relacionadas. Sin embargo, la forma en que están conectados puede no ser tan sencilla como crees. Aunque los modelos animales proporcionan cierta información sobre los mecanismos biológicos plausibles, como la diseminación de patógenos periodontales, aún no está claro. Hasta ahora, la investigación tampoco ha podido establecer relaciones causales.
Sin embargo, parece que un subconjunto específico de pacientes es susceptible a ambas enfermedades, y una vez que ocurren, parecen estar íntimamente conectados.
Un estudio de 2019 incluso encontró que la asociación significativa entre la periodontitis y la artritis reumatoide era aún más evidente y pronunciada en pacientes con casos más graves de ambas enfermedades.
Aunque el mayor desafío es identificar este subconjunto de pacientes lo antes posible, la inflamación es probablemente el denominador común que los unifica como grupo. Y este es también el mecanismo que podría ayudarlo a hablar sobre esta relación con sus pacientes.
Enfermedad periodontal y embarazo
La relación entre el embarazo y un mayor riesgo de enfermedad periodontal ya llamó la atención en la década de 1960. Sospechado por observaciones empíricas y confirmado por la investigación, las mujeres embarazadas tienen más probabilidades de desarrollar gingivitis, con una prevalencia estimada del 30% .
Se cree que la razón del aumento de la respuesta inflamatoria no es la presencia de bacterias periodontales per se, sino los niveles elevados de varias hormonas, incluidos el estrógeno, la progesterona y el estradiol, que influyen en la respuesta del huésped. La prominencia de la llamada "gingivitis del embarazo" sirve como un impulso para que las mujeres embarazadas se centren aún más en el cuidado bucal durante este momento vital.
Cuando se habla de embarazo y enfermedad periodontal, el término "relación bidireccional" se menciona con frecuencia. De hecho, la enfermedad periodontal puede tener un impacto negativo en los resultados del embarazo. Aunque los primeros estudios ya se remontan a algunas décadas, un informe de consenso conjunto publicado en 2013 por la Academia Estadounidense de Periodoncia y la Federación Europea de Periodoncia resultó revelador para la comunidad médica mundial, lo que sugiere que las infecciones periodontales pueden aumentar el riesgo de complicaciones del embarazo y resultados adversos del embarazo. Estos pueden incluir nacimientos prematuros, bajo peso al nacer, preeclampsia e incluso abortos espontáneos.
En un intento por dilucidar los mecanismos detrás de esta relación, los primeros estudios sugirieron que los fetos con una alta respuesta de anticuerpos contra patógenos periodontales pueden tener un mayor riesgo de parto prematuro o bajo peso al nacer. Indirectamente, esto también implica que estos patógenos pueden ingresar al torrente sanguíneo y viajar hasta el útero.
De hecho, existe una fuerte evidencia de que los patógenos periodontales pueden diseminarse a la unidad feto-placentaria, causando inflamación local o incluso infectando directamente al feto. El hecho de que esto no siempre suceda cuando se detectan patógenos periodontales en la unidad feto-placentaria indica que, nuevamente, la respuesta inmune del huésped juega un papel central.
Curiosamente, los estudios de tratamiento a pequeña escala demostraron que el tratamiento de la periodontitis en mujeres embarazadas puede incluso reducir el riesgo de resultados adversos del embarazo.
La mayoría de los ECA grandes no han logrado reproducir estos resultados, pero lo más probable es que la razón principal haya sido el momento de las intervenciones, que generalmente tienen lugar en el segundo trimestre y en adelante, cuando los patógenos periodontales ya pueden haber llegado a la unidad feto-placentaria. Esto enfatiza la necesidad de una intervención temprana, o incluso mejor, de prevención, tal vez tan pronto como el período previo a la concepción.
Si desea saber más sobre la relación entre el embarazo y la salud bucal, consulte un seminario web reciente con los expertos internacionales Dr. Phoebus Madianos y Dra. Mia Geisinger, organizado por SUNSTAR.
Periodontitis y riesgo de diabetes
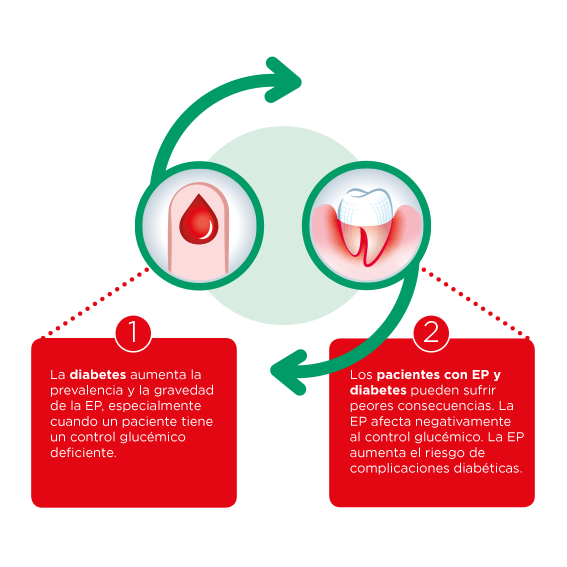
El vínculo entre la periodontitis y la diabetes se encuentra entre los problemas de salud sistémicos más reconocidos y mejor comprendidos. Al igual que la relación entre el embarazo y la periodontitis mencionada anteriormente, esta asociación es bidireccional.
La diabetes es un factor de riesgo conocido para el desarrollo, la progresión y la gravedad de la periodontitis. Ya a principios de la década de 1990, la periodontitis asumió un lugar en la lista de complicaciones diabéticas crónicas y, desde entonces, se acepta comúnmente como la sexta complicación de la diabetes mellitus.
Y por una razón: los mecanismos por los que la diabetes afecta a la salud periodontal muestran muchas similitudes con los de otras complicaciones diabéticas crónicas, como las enfermedades cardiovasculares, la nefropatía, la neuropatía y la retinopatía. Estas complicaciones son el resultado del daño a los vasos sanguíneos grandes y / o pequeños, y son impulsadas principalmente por la inflamación.
Lo mismo parece ser cierto para la periodontitis. Debido a las alteraciones metabólicas que caracterizan a la diabetes, la respuesta inmunitaria del huésped a los patógenos periodontales parece ser aún más exagerada. Esta situación, a menudo descrita como un estado hiperinflamatorio, inicia y exacerba los procesos destructivos que causan la descomposición del tejido periodontal.
Este estado hiperinflamatorio es también el punto de partida de la otra dirección de la asociación. Da la casualidad de que la periodontitis puede tener un impacto negativo en el llamado control metabólico de los pacientes con diabetes, lo que significa que los niveles de glucosa en sangre están desequilibrados. El mal control metabólico es la causa más importante de las complicaciones crónicas que mencionamos anteriormente. Por lo tanto, indirectamente, la periodontitis aumenta el riesgo de complicaciones diabéticas. Además de esto, la glucosa en sangre mal controlada es un factor de riesgo para la progresión de la inflamación periodontal, lo que significa que sin intervención, estos pacientes terminan en un círculo vicioso. Existe alguna evidencia de que la periodontitis podría incluso contribuir al desarrollo de nuevos casos de diabetes. Una vez más, la inflamación es fundamental, ya que tiene un efecto directo sobre la resistencia a la insulina, un fenómeno que hace que aumenten los niveles de glucosa en sangre.
La naturaleza bidireccional de esta relación crea aún más urgencia para una estrategia preventiva sólida, tanto para aquellos que tienen diabetes como para aquellos que están en riesgo. Hay pruebas considerables de que esto vale la pena.
Por ejemplo, un estudio respaldado por SUNSTAR demostró que el entorno dental es un entorno factible para detectar una cantidad considerable de casos de (pre)diabetes no diagnosticados. Los resultados de una gran cohorte poblacional sugirieron que mejorar los hábitos de higiene bucal podría reducir el riesgo de desarrollar diabetes. Otro proyecto de investigación apoyado por SUNSTAR publicado en una revista líder de atención primaria mostró que la atención adicional a la salud bucal puede mejorar la calidad de vida de los pacientes con diabetes.
La relación entre la periodontitis y la diabetes puede tener implicaciones en su práctica diaria como profesional de la salud de muchas maneras.
Mira estos dos videos.
Periodontitis y enfermedades cardiovasculares
Las enfermedades cardiovasculares (ECV) son la principal causa de muerte en el mundo. Es un problema de salud que se destaca en el radar de todos. Y la ECV también se ha relacionado con problemas periodontales inflamatorios.
Una revisión sistemática y un metaanálisis publicados en 2020 "demostraron un riesgo modesto pero consistentemente mayor de ECV en poblaciones con EP". Esto está en línea con las observaciones que se han realizado en las últimas décadas. Recientemente, la Federación Europea de Periodoncia (EFP) se asoció con la Federación Mundial del Corazón (WHF), lo que resultó en un informe de consenso conjunto. La conclusión principal fue que existe evidencia sólida y convincente de una asociación significativa entre la periodontitis y la ECV.
El proceso central subyacente a la ECV es la aterosclerosis, en la que las arterias se obstruyen debido a la formación de placa de ateroma. Las vías patógenas que causan la aterosclerosis muestran semejanzas sorprendentes con las que subyacen a la enfermedad periodontal. La inflamación es la base nuevamente, esta vez tanto directa como indirectamente. Como se mencionó anteriormente, existe una fuerte evidencia de que los patógenos periodontales pueden ingresar al torrente sanguíneo y viajar a sitios distantes, también conocido como bacteriemia. Estos patógenos también se encuentran en placas ateroscleróticas de pacientes con ECV, donde muy probablemente contribuyeron a los procesos inflamatorios que causaron la formación de estas placas. Indirectamente, la inflamación periodontal también puede aumentar los niveles sistémicos de mediadores inflamatorios y citocinas, mejorando aún más el proceso de aterosclerosis.
Enfermedad periodontal y Alzheimer
Otra asociación que recibió mucha atención de los medios, llegando hasta el New York Times, es la asociación entre la periodontitis y la enfermedad de Alzheimer. El famoso periódico informó sobre un estudio que mostró que el riesgo relativo de demencia era un 22% mayor en pacientes con inflamación periodontal severa y un 26% más alto en pacientes sin dientes, incluso después de corregir factores de confusión como la edad y el tabaquismo. Estos hallazgos fueron confirmados en una revisión exhaustiva de la literatura publicada en 2020. Aunque existe una necesidad urgente de estudios longitudinales metodológicamente sólidos, la revisión de Kamer et al. concluyó que "la enfermedad periodontal, a través de sus cargas inflamatorias y bacterianas, podría ser 'un factor de riesgo biológicamente plausible' para la enfermedad de Alzheimer".
Enfermedad periodontal y cáncer
El cáncer es un término amplio que abarca muchas formas diferentes.
Un estudio publicado hace un par de años en el Journal of the National Cancer Institute de Oxford "encontró un aumento del 24 por ciento en el riesgo relativo de desarrollar cáncer entre los participantes con periodontitis grave, en comparación con aquellos con periodontitis leve o nula". El riesgo más alto observado fue el cáncer de pulmón, seguido del cáncer colorrectal.
Aunque la asociación no se consideró lo suficientemente fuerte como para merecer la detección de cánceres particulares en función de un diagnóstico de periodontitis, "vemos un aumento de riesgo modesto a moderado en el cáncer que parece mantenerse en todos los estudios, por lo que tal vez los dentistas deberían decirles a sus pacientes que existen riesgos relacionados con la enfermedad periodontal, y este es uno de ellos. ", dijo Elizabeth Platz, Sc.D., vicepresidenta del departamento de epidemiología de la Escuela de Salud Pública Bloomberg de Johns Hopkins.
Algunas pruebas apuntan a la inflamación y a los microorganismos periodontales cuando se habla de cómo la enfermedad periodontal puede estar asociada con un mayor riesgo de ciertos tipos de cáncer. Sin embargo, esto se refiere principalmente a estudios experimentales a pequeña escala, lo que pone de relieve la necesidad urgente de más investigación.
Enfermedad periodontal y problemas respiratorios
Un informe de consenso sobre la asociación entre las enfermedades periodontales y las enfermedades cardiovasculares, la diabetes y las enfermedades respiratorias publicado en marzo de 2023 encontró que la periodontitis se asocia de forma independiente con enfermedades cardiovasculares, diabetes, enfermedad pulmonar obstructiva crónica (EPOC), apnea obstructiva del sueño y complicaciones de COVID-19.
Este informe también examinó varios estudios que avanzan en múltiples teorías sobre los mecanismos que sustentan la relación entre las enfermedades respiratorias y la periodontitis. Las teorías probables incluyen:
- Los microorganismos orales se pueden aspirar junto con las secreciones orales, lo que puede exacerbar la inflamación pulmonar y la disfunción endotelial (Hasegawa et al., 2014; Imai et al., 2021).
- Modificaciones de la placa/biofilm oral y dental que se producen con la periodontitis (Wu et al., 2017).
- La inflamación de bajo grado asociada con la periodontitis
- El impacto de las citoquinas en las células epiteliales pulmonares
Finalmente, el informe también señala que la periodontitis y las enfermedades respiratorias comparten algunos factores de riesgo comunes, como el tabaquismo, la obesidad y la diabetes, que deben tenerse en cuenta para descifrar los mecanismos biológicos subyacentes involucrados en la asociación.
Enfermedad periodontal y obesidad
En una revisión sistemática de 2017, 28 estudios epidemiológicos y ensayos clínicos controlados identificaron una asociación entre la obesidad y un mayor riesgo de enfermedad periodontal.
La revisión sistemática no encontró evidencia concluyente para explicar el mecanismo subyacente detrás de la asociación que confirmó, pero sí señaló que "el desarrollo de resistencia a la insulina como consecuencia de un estado inflamatorio crónico y estrés oxidativo podría estar implicado en la asociación entre obesidad y periodontitis". Una publicación de 2020 proporcionó una descripción general completa de los mecanismos plausibles de cómo la obesidad puede aumentar el riesgo de enfermedad periodontal, incluida la inflamación y la inmunodeficiencia, el deterioro de la microcirculación, la disbiosis microbiana, la hiposalivación y/o la xerostomía, y los factores psicosociales. La periodontitis, por el contrario, también puede aumentar el riesgo de obesidad, nuevamente por medio de inflamación, factores nutricionales, pérdida de dientes, factores psicosociales, cambios en el microbioma intestinal y otros factores desconocidos. Finalmente, se identifican muchos factores de riesgo que se comparten entre las dos afecciones, como la genética / epigenética, el estado socioeconómico, los factores de estilo de vida y el envejecimiento.
Enfermedad periodontal y enfermedad renal
Un estudio publicado en 2023 confirmó la bidireccionalidad de la relación entre la enfermedad periodontal y la enfermedad renal.
Aunque la causalidad de la relación entre la periodontitis y la enfermedad renal no se ha identificado sustancialmente, un estudio de 2021 avanzó y corroboró varias asociaciones: los factores que afectan la relación bidireccional pueden incluir cómo la enfermedad periodontal afecta la flora oral de sus portadores, cómo afecta a varios mediadores proinflamatorios que también están asociados con un riesgo de enfermedad renal, como IL-1, IL-6, IL-8. IL-17 y TNF-α, y el aumento del estrés oxidativo producido por la enfermedad periodontal.
Enfermedad periodontal y enfermedades inflamatorias intestinales
Estudios recientes sobre la relación entre la enfermedad inflamatoria intestinal (EII) y la enfermedad periodontal han demostrado que los pacientes con EII también se enfrentan a un mayor riesgo de enfermedades periodontales porque las enfermedades modifican su microbiota oral y sus procesos inflamatorios.
Lea nuestro blog dedicado a las últimas investigaciones sobre la conexión entre las enfermedades inflamatorias intestinales y la salud bucal.
De hecho, una publicación de la EFP también menciona que existen múltiples similitudes entre la periodontitis y la EII con respecto a sus fisiopatologías y que la boca y el intestino forman parte del mismo tracto mucoso, pero proporcionan numerosos microhábitats para albergar consorcios específicos de bacterias. Ambos están sujetos a ulceración epitelial en respuesta a las respuestas inflamatorias-inmunitarias subyacentes a la disbiosis emergente dentro de su microbiota.
El equipo dental como parte del equipo de atención médica
Los vínculos entre la enfermedad periodontal y los problemas de salud sistémicos mencionados anteriormente son solo una muestra de los muchos que se han observado y estudiado. Estos datos e investigaciones subrayan la necesidad de reconsiderar el papel de un dentista en la salud y el bienestar de sus pacientes. Muchas personas tienden a pensar en el cuidado bucal como distinto y separado del bienestar general, pero como podemos ver, este no es el caso.
Compartir esta información con los pacientes, de una manera que tenga la intención de informar y fomentar un buen cuidado bucal en lugar de asustar o causar pánico, puede ser extremadamente útil para solidificar hábitos rituales, relaciones sólidas y, en última instancia, mejores resultados de salud.
El poder de la prevención en la enfermedad periodontal
Todo se reduce al increíble valor de las fuertes medidas preventivas para la salud bucal. La forma número uno de mantener a raya la enfermedad periodontal y la inflamación es adherirse a una rutina de cuidado constante y adecuada que implique cepillarse los dientes al menos dos veces al día, limpiar interdentalmente entre los dientes y visitar regularmente al dentista o higienista dental para chequeos y terapia de apoyo.
Los profesionales del cuidado bucal pueden dar un paso más al aprender sobre los antecedentes generales de salud de sus pacientes y ofrecer orientación e información adicional para aquellos que podrían estar en mayor riesgo de sufrir los problemas sistémicos anteriores.
En SUNSTAR GUM,® ofrecemos una amplia variedad de productos que ayudan a todos a mantener sus bocas y cuerpos saludables.




