Der Eckpfeiler der modernen Zahnmedizin: Unterstützung der Verhaltensänderungen bei Patient:innen
Artikel verfasst von Filippo Graziani, DDS, PhD, Professor für Parodontologie an der Universität Pisa, Italien, und Honorarprofessor an der Universität Hongkong.

Einleitung
Die Behandlung von Parodontitis und Zahnfleischerkrankungen wird zu einem immer wichtigeren Ziel innerhalb der Zahnärzteschaft. Es ist unbestreitbar, dass ein wachsendes Bewusstsein für die Auswirkungen, sowohl auf lokaler als auch auf systemischer Ebene, und die signifikante Verbreitung der Krankheit unseren Berufsstand täglich dazu aufruft, Strategien zur Erkennung, Diagnose und erfolgreichen Behandlung zu verstärken.
Dennoch ist die Behandlung von Zahnfleischerkrankungen eine Art Unikat innerhalb des zahnärztlichen Bereichs. Denn eine erfolgreiche Behandlung hängt nicht nur von technischen Fähigkeiten und manueller Geschicklichkeit ab. Vielmehr ist die Fähigkeit, einen sequentiellen Prozess aus verschiedenen Schritten erfolgreich aufzubauen, d.h. von den Fähigkeiten der Gesundheitskommunikation bis hin zu feinen chirurgischen Mikrobewegungen, die Grundlage der heutigen Behandlung von Parodontitis.
Unter den verschiedenen Schritten der Behandlung ist das äußerst vielfältige und unbestimmte Stadium I (Verhaltensänderungen des Patienten und die Übernahme gesundheitsfördernder Fähigkeiten), das sehr oft mein höchstes Maß an Konzentration einfängt.
Parodontitis ist eine multifaktorielle Erkrankung, und die pathogenetischen Mechanismen sind eng mit der Entwicklung einer Entzündungsreaktion innerhalb eines anfälligen Wirts verflochten. Das Verständnis dafür hat die Behandlung der Krankheit, bei der in den letzten 50 Jahren das Hauptaugenmerk auf der Plaqueansammlung und nicht auf der Dysbiose lag, tiefgreifend geprägt. Tatsächlich bestand das klinische Ziel des Stadiums I darin, eine Plaque-Reduktion durch den Patienten/der Patientin zu Hause zu erreichen, anstatt Methoden zur Vermeidung von Dysbiose oder zur Verringerung der Entzündungsverschiebung des anfälligen Wirts zu finden.
Daher wurde die Befähigung der Patienten, Plaque mit ihrer eigenen täglichen Mundhygiene erfolgreich zu kontrollieren , zum Eckpfeiler der präventiven Zahnheilkunde im Allgemeinen und der Parodontologie und Kariologie an vorderster Front.

Befähigung des Patienten
Es ist eines der kompliziertesten therapeutischen Ziele der Parodontologie und der Zahnheilkunde im Allgemeinen: eine/n Patient:in, die/der noch nie in der Lage war, Plaque zu zu bekämpfen, auf ein Niveau zu bringen, bei dem die Plaqueansamllungen so gering sind dass diese vernachlässigbar sind. Dieses Ziel ist ehrgeizig, da es das einzige ist, das nicht auf dem Kern unserer Studien basiert, sondern auf manueller Geschicklichkeit.
Oft herrschen jedoch zwei häufige Missverständnisse in der Zahnmedizin und Zahnhygiene vor.
- Das erste Missverständnis führte dazu, dass Ärzte glaubten, dass Verhaltensänderungen ein alleiniger Impuls ist, wie z. B. eine klinische Phase, die monolithisch vor der "echten" Behandlung platziert wird. Es gibt nichts Unpassenderes als ein solches Vorgehen. Verhaltensänderungen und Plaquekontrolle sind eine kontinuierliche, endlose Verfeinerung. Ein sehr eleganter Tanz, in dem die beiden Schauspieler auf der Bühne - Patient und Kliniker - ständig kommunizieren, sich weiterentwickeln und sich auf der Grundlage gegenseitigen Inputs neu anpassen.
- Der andere Irrtum besteht meiner Meinung nach darin, die Befähigung de Patient:innen zu einer erfolgreichen Plaquekontrolle als Ergebnis einer einzigen Handlung oder zahnärztlichen Untersuchung zu betrachten, bei der alles neu gemischt wird. Um es klarer zu machen, würde ich eine Parallele zum Tennisspielen ziehen. Stellen Sie sich vor, Sie müssen einem Freund die erfolgreiche Teilnahme an einem Tennisturnier ermöglichen (natürlich hat der Freund keine Ahnung, wie man Tennis spielt, und Sie haben höchstens 2-3 Unterrichtsstunden!). Welche Strategien würden Sie anwenden? Wie würden Sie eine so schnelle und dennoch effektive Transformation vollziehen? Ich glaube, jeder Tennislehrer würde Ihnen sagen, dass die erste Frage ist, ob der Spieler wirklich den Wunsch hat, das Turnier zu spielen, und wenn dies nicht der Fall ist, ob ein Trainer seine Bereitschaft verbessern kann, die richtigen Änderungen vorzunehmen. Dann, und erst danach, kann eine echte Schulungsstrategie implementiert werden. Nichtsdestotrotz wird der Spieler ohne Trainingsbefähigung nicht in der Lage sein zu spielen, selbst wenn er hoch motiviert ist.
Genau das ist das Ziel dieser klinischen Phase: ein klinisches Ziel, das nur mit zwei unterschiedlichen und klar definierten Strategien erreichbar ist:
- Motivationsbildung und -steigerung des Patienten
- Entwicklung von Fähigkeiten zur Verwendung von Mundhygienehilfsmitteln durch den Patienten
Diese beiden Phasen sind miteinander verzahnt, aber in der klinischen Expertise völlig unterschiedlich. Um diesen Schritt der Behandlung vollständig zu meistern, sollte ein Kliniker in der Lage sein, eine Vielzahl unterschiedlicher Gaben anzunehmen, die Gesundheitskommunikation, Überzeugungs- und Coaching-Fähigkeiten sowie praktisches Wissen umfassen. Ich glaube, dass jeder Kliniker, sei es Zahnarzt oder Dentalhygienikerin/Therapeutin, diese verschiedenen Aspekte beherrschen und klar verstehen sollte, dass die beiden Phasen unterschiedliche Ziele haben und unterschiedliche Ansätze erfordern.
Kurz gesagt, wenn Sie möchten, dass Ihr Patient/ Ihre Patientin in der Lage ist, ein begrenztes Maß an Plaque aufrechtzuerhalten, müssen Sie in der Lage sein, bei ihm/ihr den Wunsch zu wecken, die routinemäßige tägliche Zahnreinigung effektiv mit höchstem Leistungsniveau durchzuführen.


Die Motivation des Patienten
Ohne einen motivierten Patienten/eine motivierte Patientin würde die gesamte Parodontologie zusammenbrechen.
Keine Behandlung kann wirksam sein, ohne die Motivation des Patienten/ der Patientin. Tatsächlich würde das Fehlen einer adäquaten und konsistenten Plaquekontrolle die klinische Verschlechterung der parodontalen Zustände in einem Ausmaß bestimmen, dass die Behandlung sogar nachteilig würde. Eine nicht-chirurgische Parodontalbehandlung erweist sich als irrelevant, wenn keine Plaquekontrolle durchgeführt wird (Ng & Bissada, 1998), taschenbesiedelnde Bakterien innerhalb von 2 Wochen wieder auf den Wert vor der Behandlung zurückkehren und Zahnfleischentzündungen innerhalb von 4 Wochen (Magnusson et al., 1984). Interessanterweise ist eine klinische Sitzung mit professioneller Zahnreinigung und Mundhygieneanleitung in Bezug auf die Kontrolle von Zahnfleischentzündungen gleichwertig oder besser als zahlreiche Sitzungen ohne Mundhygieneanleitung (Needleman et al., 2015).
Im Falle chirurgischer Eingriffe führte das Fehlen einer Plaquekontrolle sogar zu einer signifikanten Verschlechterung des parodontalen Zustands, so dass es den Anschein haben könnte, dass der chirurgische Eingriff in Wirklichkeit die Geschwindigkeit der Krankheit vervielfacht hat (Rosling et al., 1976).
All diese Erkenntnisse bilden die klinische Grundlage für eine stringente und wirksame Plaquekontrolle. Die Möglichkeit, dass dies geschieht, beruht daher allein darauf, dass der Patient/ die Patientin selbst wirksame Anwendungen ausführt. Und diese ist nur möglich wenn eine Motivation vorhanden ist.
Compliance, Adhärenz und Konkordanz
Das Zusammenspiel und die Kommunikation zwischen Patient:innen und Therapeut und die anschließende Verhaltensänderung standen im Mittelpunkt einer bedeutenden Forschungsarbeit.
Begriffe wie Konkordanz, Compliance und Adhärenz sind Schlüsselbegriffe , die im Zusammenhang mit dem Gesundheitswesen häufig verwendet werden, um zu beschreiben, wie Patienten mit empfohlenen Behandlungen, medizinischen Ratschlägen oder therapeutischen Empfehlungen umgehen. Diese Konzepte sind von zentraler Bedeutung für das Verständnis der Dynamik zwischen Gesundheitsdienstleistern und Patient:innen, da sie das Ausmaß hervorheben, in dem der Einzelne die für das Erreichen optimaler Gesundheitsergebnisse erforderlichen Anweisungen befolgt. Sie umfassen eine Reihe von Verhaltensweisen, von der Einnahme von Medikamenten über Änderungen des Lebensstils bis hin zur Aufrechterhaltung von Präventionsmaßnahmen.
Obwohl diese Begriffe oft synonym verwendet werden, hat jeder von ihnen seine eigene Bedeutung und betont einen anderen Aspekt der Beziehung zwischen Patient und Versorgung.
Konkordanz zum Beispiel spiegelt eine gegenseitige Vereinbarung zwischen dem Patienten/der Patientin und dem Gesundheitsdienstleister wider, wobei die Zusammenarbeit und die gemeinsame Entscheidungsfindung im Vordergrund stehen.
Auf der anderen Seite konzentriert sich Compliance traditionell auf das Ausmaß, in dem ein Patient/eine Patientin die Anweisungen des Gesundheitsdienstleisters befolgt, was oft eine eher passive Rolle des Patienten/ der Patientin impliziert.
Adherence baut auf dieser Idee auf, fügt aber eine Perspektive hinzu; diese hebt das aktive und freiwillige Engagement des Patienten für vereinbarte Behandlungen und Änderungen des Lebensstils hervor. Das Verständnis dieser feinen Unterschiede ist entscheidend für die Förderung einer effektiven Kommunikation und eines nachhaltigen Gesundheitsverhaltens (Abbinante et al., 2024).
Wie Jeffrey K. Aronson (Aronson, 2007) erklärte:
"Das Wort 'Compliance' kommt vom lateinischen Wort complire, was bedeutet, eine Handlung, Transaktion oder einen Prozess zu füllen und damit abzuschließen ein Versprechen zu erfüllen. Im Oxford English Dictionary lautet die relevante Definition "Das Handeln in Übereinstimmung mit oder das Nachgeben gegenüber einem Begehren, einer Bitte, einer Bedingung, einer Anweisung usw.; eine Zustimmung, in Übereinstimmung mit zu handeln; ein Beitritt zu; praktische Zustimmung." Ich habe es auch so verstanden, dass es bedeutet, in Übereinstimmung mit dem Rat zu handeln, in diesem Zusammenhang mit dem Rat, der vom Arzt gegeben wird, aber die moderne Einstellung zu dem Wort ist, dass es eine paternalistische Haltung des Arztes gegenüber dem Patienten verrät und dass es nicht verwendet werden sollte."
Der Begriff Compliance steht für Patienten, die die Empfehlungen von medizinischem Fachpersonal in Bezug auf Behandlung, Medikation, Änderungen des Lebensstils oder andere Aspekte ihres Gesundheitsplans befolgen. Es impliziert in der Regel eine eher passive Rolle für den Patienten, ohne notwendigerweise vollständig in den Entscheidungsprozess eingebunden zu sein.
Jeffrey K. Aronson (Aronson, 2007) erklärte die Adhärenz deutlich: "Es kommt vom lateinischen Wort adhaerere, was so viel bedeutet wie "festhalten", "in der Nähe halten" oder "konstant bleiben". In der OED wird es definiert als 'Beharrlichkeit in einer Praxis oder einem Lehrsatz; stetige Befolgung oder Aufrechterhaltung', eine Definition, die die Hartnäckigkeit heraufbeschwört, die Patienten erreichen müssen, um sich an ein therapeutisches Schema zu halten." Das Ausmaß, in dem die Patienten das empfohlene Behandlungsschema befolgen, ist ein entscheidender Faktor für ihr Gesundheitsmanagement. Dieses Konzept geht über die reine Beobachtung hinaus, ob die Patienten die Anweisungen des Arztes befolgen. Es geht auch um umfassendere Aspekte wie den Verhaltensaspekt, der sich auf das tatsächliche Verhalten des Patienten bei der Einhaltung des festgelegten Therapieplans bezieht, als auch den Einstellungsaspekt, der das Maß an Engagement und Hingabe des Patienten für die definierten Behandlungsziele widerspiegelt. Mit anderen Worten, es geht nicht nur darum, die medizinischen Anweisungen zu befolgen, sondern auch eine positive und motivierte Einstellung zur Behandlung einzunehmen, mit dem Verständnis, wie wichtig langfristige Ergebnisse sind.
"Konkordanz" wird beschrieben als: "Übereinstimmung oder Harmonie; Interessanterweise ist jedoch eine andere Bedeutung von "Gehorsam": "Übereinkunft, Harmonie; freundschaftliche Beziehungen zwischen den Parteien", was fast die gleiche Idee wie "Konkordanz" zu vermitteln scheint. Das Konzept der Konkordanz impliziert, dass Arzt und Patient zusammenarbeiten sollten, um über die Behandlung zu entscheiden, die der Patient/die Patientin durchführen wird. Dieser Ansatz deutet auch darauf hin, dass Patienten mehr Verantwortung für ihr eigenes Gesundheitsmanagement übernehmen sollten, auch wenn nicht jeder bereit oder willens ist, dies zu tun. Darüber hinaus gibt es tiefere, sogar philosophische Gründe, die erklären, warum es derzeit ein Ungleichgewicht zwischen dem, was vom Arzt erwartet wird, und dem, was vom Patienten erwartet wird, gibt.
Ich bin fest davon überzeugt, dass Konkordanz die Beziehung ist, die wir alle in modernen Parodontalkliniken benötigen. Tatsächlich handelt es sich bei der Dynamik der verflochtenen Beziehung zwischen Klinikern und Patienten um einen wechselseitigen, sehr aktiven Austausch, bei dem kontinuierliche wechselseitige Anpassungen erforderlich sind, um das Potenzial einer komplexen Verhaltensänderung, wie z. B. der Verbesserung der Mundhygienepraktiken, zu maximieren.
Konkordanz schaffen
Bereits 1979 wurde vorgeschlagen, dass es für ein gutes klinisches Ergebnis und einen ethischen Ansatz notwendig ist, eine angemessene Kommunikation zu haben und gleichzeitig die Zeit für den Dialog mit den Patienten zu erhöhen (Stewart et al., 1979). Diese beiden wichtigen Punkte führen zu einer allgemeinen Verbesserung der Mundgesundheit durch Verhaltensänderung.
Eine interessante Tatsache ist, dass die durchschnittliche Zeitspanne für die erste Aussage eines Patienten in den USA nur 22 Sekunden beträgt, danach unterbricht der Arzt und stellt die Fragen, auf die er Antworten haben möchte. Eine andere Studie auf dem Gebiet der neurologischen Praxis berichtet, dass Patienten im Durchschnitt nur 1 Minute und 40 Sekunden sprechen (Blau, 1989; Marvel et al., 1999).
Die Ausführungen der Patienten werden häufig nach nur wenigen Sekunden von Ärzten unterbrochen, wobei Aufzählungen von Symptomen in dieser Zeit 75% der Gespräche ausmachen (Langewitz et al., 2002).
Es ist offensichtlich, dass der Mangel an Kommunikation und Kommunikationsfähigkeiten unter Gesundheitsfachkräften nicht nur in der Fachlisteruatr zum Thema Gesundheit thermatisiert wird: Als Beobachter und Kliniker habe ich im Laufe meiner bisherigen Karriere festgestellt, dass die Zeit die für "Gespräche" mit Patienten aufgewendet wird, oft als "unproduktiv" angesehen wird. Ich bin der festen Überzeugung, dass es nichts Irrationaleres und Unrichtiges gibt als eine solche Behauptung. Meiner Meinung nach liegt das nicht nur daran, dass in dieser Zeit in der Klinik normalerweise nicht als Zeit angesehen wird, in der manuelle Geschicklichkeit zum Einsatz kommt, und daher als eine Art Aperitif vor der "eigentlichen Artbeit" bewertet wird.. Es kommt auch recht häufig vor, dass Ärzte kein Studium über Kommunikation und die potenziellen Auswirkungen von Kommunikation auf das Erreichen klinischer Ziele erhalten.
Tatsächlich basieren klassische Motivationstechniken auf persönlichen und empirischen Methoden. Es besteht jedoch eindeutig ein Potenzial für klinisches Versagen bei diesen Techniken (Ramseier & Suvan, 2014).
Erlauben Sie mir, dies mit einigen Beispielen näher zu erläutern. Es besteht die Tendenz, den Begriff "Unterweisung" in der Mundhygieneanweisung überzubewerten. Wie bereits erwähnt, wäre dies möglich, wenn wir Compliance statt Kokordanz erreichen wollten. Also ein System, in dem der Patient blind den Anweisungen des Arztes folgt. Ich habe daher festgestellt, dass einige Ärzte ihr Motivationssystem auf Wissen ("Wenn ich dem Patienten erkläre, wie wichtig die Plaquekontrolle für seine Gesundheit ist, wird der Patient die richtigen Strategien anwenden"), Fähigkeit ("Wenn ich dem Patienten zeige und beibringe, wie man ein Mundhygienegerät richtig benutzt, wird es routinemäßig verwendet") oder Drohung ("Wenn ich dem Patienten erkläre, dass er seine Zähne nicht putzt, Zahnverlust und Schmerzen werden auftreten").
Wie ich bereits erwähnt habe, ist dies oft der Fall wenn die beiden wichtigen Phasen der Motivation und der Demonstration von Fähigkeiten miteinander verknüpft sind. Ich möchte noch einmal betonen, dass Motivation ein heikles und schwer fassbares Ziel ist, das professionell angegangen werden sollte. Um das Verhalten von Patienten durch einen geeigneten Ansatz wirksam zu verändern, können wir daher den von Miller und Rollnick 1983 eingeführten Ansatz der motivierenden Gesprächsführung nutzen.
Dieser Ansatz konzentriert sich darauf, die intrinsische Motivation des Patienten durch eine empathische und nicht wertende Beziehung zu stärken, die es ihm ermöglicht, seine Ambivalenzen zu erforschen und aufzulösen. Sie erleichtert den Wandel, indem sie Selbstständigkeit und Selbstwirksamkeit fördert.
Es gibt wichtige und unverzichtbare Fähigkeiten, die es zu bewahren gilt. Empathische Fähigkeit, die die Grundlage der Konkordanz bildet, umfassen emotionale Resonanz und das Verständnis für die Perspektive des Patienten (Ramseier & Suvan, 2014). Ich möchte den Leser jedoch darauf hinweisen, dass dies kein natürlicher Instinkt ist sondern eine Fähigkeit und Fertigkeit, die durch engagiertes Studium und Spezialisierung erworben werden muss.
Fähigkeiten entwickeln: Das Paradigma der Mundhygiene
Ich bin davon überzeugt, dass die wichtigste Fähigkeit, die wir unseren Patienten vermitteln sollten, die Fähigkeit ist, effektiv Interdental zu reinigen. Meine Überzeugung basiert auf einer klassischen Studien der Parodontologie: Axelsson und Lindhe aus dem Jahr 1981 (Axelsson & Lindhe, 1981), die die Wirkung der Plaquekontrolle auf Karies und Parodontitis untersuchten.
Insgesamt 555 Patienten wurden in eine Kontrollgruppe (n=180) und eine Testgruppe (n=375) eingeteilt. Beide Gruppen unterzogen sich zunächst einer Basisuntersuchung, die eine Beurteilung der Mundhygiene, Gingivitis, Parodontitis und Karies umfasste. Anschliessend wurde die Kontrollgruppe nur einmal im Jahr zur Zahnreinigung untersucht, weitere Termine wurden bei Auftreten von Symptomen vereinbart. Die Testgruppe erhielt alle drei bis vier Monate eine professionelle Zahnreinigung und Motivationssitzungen. Diese Behandlung umfasste die Aufklärung und Übung in Mundhygienetechniken sowie eine sorgfältige Prophylaxe. Die Patienten wurden über einen Zeitraum von 6 Jahren beobachtet, wobei sowohl die Zahnfleisch- als auch die Plaquewerte im interdentalen und buccolingualen Bereich dokumentiert wurden
Nach 6 Jahren zeigte die Kontrollgruppe eine Plaquezunahme in den buccolingualen Bereichen, während Interdental die Plaque zu 100% entfernt worden war. Die Zahnfleischentzündung verschlechterte sich sowohlbukkolingual als auch Interdental. Das ist in der Tat ziemlich interessant! Man könnte meinen, dass eine Verringerung der Plaque in den bucco-lingualen Bereichen zu einer Verringerung der Entzündung führen sollte; stattdessen würde die bucco-linguale Entzündung auch auf eine Plaqueansammlung und Entzündung Interdental folgen. Kurz gesagt: Wenn ein Patient zwei entzündete Papillen aufweist, ist es sehr wahrscheinlich, dass der Bereich dazwischen, auch wenn keine Plaque vorhanden ist, ebenfalls entzündet ist.
Umgekehrt kam es in der Testgruppe zu einer signifikante Reduktion von Plaque und Zahnfleischentzündungen in allen Bereichen. Darüber hinaus traten in dieser Gruppe während des 6-jährigen Zeitraums praktisch keine Kariesfälle auf. Die Daten stützten eindeutig die Schlussfolgerung der Studie, die meiner Erfahrung nach eher einem klinischen Dogma entspricht, nämlich dass die Aufrechterhaltung einer interdentalen Plaque-Menge von null oder vernachlässigbar die Voraussetzung für die Erhaltung der Mund- und Zahngesundheit ist.
Zahnseide oder Interdentalbürste?
Die am häufigsten verwendete Methode zur Plaquekontrolle ist das Zähneputzen. Es ist jedoch wichtig zu beachten, dass die Zahnbürste allein nicht in der Lage ist die Interdentalräume, insbesondere der Seitenzähne - die Bereiche mit der höchsten Plaqueansammlung - effektiv zu erreichen (Sjögren et al., 2004). Parodontale Erkrankungen und Karies treten in diesen Bereichen häufiger auf (Axelsson et al., 1977), daher ist es entscheidend, das Vorhandensein von Plaque effektiv zu überwachen und zu kontrollieren.
Zahnseide wurde schon immer als das wichtigste und wirksamste Mittel zur Kontrolle der interdentalen Plaque empfohlen.
Laut Warren et al. (Warren & Chater, 1996) hat eine Studie, in der die Verwendung von Zahnbüste und Zahnseide verglichen wurde, keine erkennbaren Vorteile gezeigt. Darüber hinaus ergab eine kürzlich durchgeführte Analyse, dass die Verwendung von Zahnseide nur einen geringen Einfluss auf die Senkung des Kariesrisikos hat (Hujoel et al., 2006). Es wird vermutet, dass einer der Gründe für die begrenzte Wirksamkeit darin besteht, dass die Verwendung von Zahnseide aufgrund ihrer schwierigen Handhabung weniger praktikabel ist (Fischman, 1997).

In einer systematischen Übersicht wurden 11 Studien hinsichtlich der Wirksamkeit von Zahnseide zusätzlich zum Zähneputzen im Vergleich zum alleinigen Zähneputzen im Zusammenhang mit Plaque- und Zahnfleischentzündungen ausgewertet. Es wurde festgestellt, dass nur 3 der 11 Studien eine signifikante Verringerung des Plaque-Index zeigten, wenn Zahnseide zusätzlich zum Zähneputzen verwendet wurde.
Bei den Zahnfleisch;- und den Blutungs-Scores stellte jedoch nur eine der 11 Studien fest, dass die Verwendung von Zahnseide zusammen mit dem Zähneputzen wirksam war (Berchier et al., 2008). Man könnte argumentieren, dass Zahnseide Geschicklichkeit und Fachwissen erfordert, aber bemerkenswerterweise wurden 3 von 8 Studien, die die Verwendung von Zahnseide nicht unterstützten, an Zahnmedizin- und Zahnhygienestudenten durchgeführt, die zumindest die Technik der Zahnseidenverwendung beherschen sollten. (ich muss jedoch gestehen, dass ich in meiner beruflichen Laufbahn unzählige Kollegen untersucht habe und selten eine höhere Plaquekontrolle bemerkt habe als in der nicht-professionellen Bevölkerung... Doch das ist eine andere Geschichte).
Hujoel und Mitarbeiter (Hujoel et al., 2006) führten eine systematische Übersichtsarbeit durch, in der sie 6 Studien mit insgesamt 808 Kindern im Alter zwischen 4 und 13 Jahren untersuchten. Es wurde vermutet, dass Zahnseide nur dann eine wirksame Reduzierung von Interdentalkaries um 40% bewirkt, wenn diese fünfmal pro Woche von einem Zahnarzt durchgeführt wird. Das ist offensichtlich ein unmöglicher Reinigungsvorschlag.. Darüber hinaus wurde beobachtet, dass weder eine professionelle Zahnseidenanwendung alle drei Monate über einen Zeitraum von drei Jahrenn noch eine eigenständige Zahnseidenanwendung bei jungen Jugendlichen über zwei Jahre das Kariesrisiko senkte.
Unter Berücksichtigung aller vorliegenden Erkenntnisse scheint es, dass die routinemäßige Anwendung von Zahnseide aufgrund ihrer mangelnden Wirksamkeit nicht empfohlen werden sollte. Darüber hinaus zeigen klinische Erfahrungen, dass die Anzahl der klinischen Sitzungen, die erforderlich sind, um die Verwendung von Zahnseide zu beherschen, zu ziemlich quälenden und enttäuschenden langen Sitzungen führen kann. Es ist daher nicht überraschend, dass die aktuellen Leitlinien die Verwendung von Zahnseide als erste Wahl bei Patienten mit Parodontitis nicht unterstützen (Sanz et al., 2020).
Umgekehrt erscheinen Interdentalbürsten effektiver und einfacher in der Anwendung. In einer systematischen Übersichtsarbeit untersuchten Slot et al. (Slot et al., 2008) 9 Studien und kamen zu dem Schluss, dass die Verwendung von Interdentalbürsten (IDB) mehr Plaque entfernt als das Zähneputzen allein. Die Studien zeigten einen positiven und signifikanten Unterschied in der Verwendung von Interdentalbürsten im Vergleich zum Plaque-Index, Blutungsindex und Taschentiefe. In dieser Übersichtsarbeit kamen 5 von 8 Studien zu dem Ergebnis, dass die Verwendung von Interdentalbürsten wirksamer ist als Zahnseide. Darüber hinaus kamen 2 von 3 Studien zu dem Schluss, dass die Verwendung von Interdentalbürsten zusammen mit dem Zähneputzen die Plaque- und Blutungsindizes im Vergleich zum alleinigen Zähneputzen signifikant reduziert.
Eine von unserer Gruppe durchgeführte randomisierte klinische Studie untersuchte den Einsatz von Hilfsmitteln für die häusliche Mundhygiene bei jungen Patienten mit intakten Papillen (Graziani et al., 2018). Wir stellten fest, dass die Unterweisung in der häuslichen Mundhygiene mit Schwerpunkt auf korrekten und regelmäßigen Putztechniken den Plaque-Index bei jungen Patienten mit intakten Papillen signifikant reduzierte. Dies bestätigte, dass die Verwendung von Interdentalbürsten durch die Verringerung der Plaqueansammlung in den Zahnzwischenräumen größere Vorteile bietet. Darüber hinaus zeigte die Gruppe, die Zahnseide verwendete, keinen zusätzlichen Nutzen im Vergleich zu denen, die ausschließlich Zähne putzten.
Trotz einer signifikanten Reduzierung von Plaque nach regelmäßigem Zähneputzen bleibt der Interdentalbereich ein kritischer Punkt für die Erhaltung der Zahnfleischgesundheit. Die Verwendung von Zahnseide führt nicht zu einer signifikanten Verringerung der allgemeinen oder interdentalen Plaque, auch nicht bei Zahnmedizinstudenten, von denen ein größeres Wissen über die richtige Verwendung von Zahnseide und die Bedeutung der häuslichen Mundhygiene erwartet wird. Es ist offensichtlich, dass die Verwendung von Interdentalbürsten hochwirksam für die Kontrolle und Entfernung von interdentaler Plaque ist.
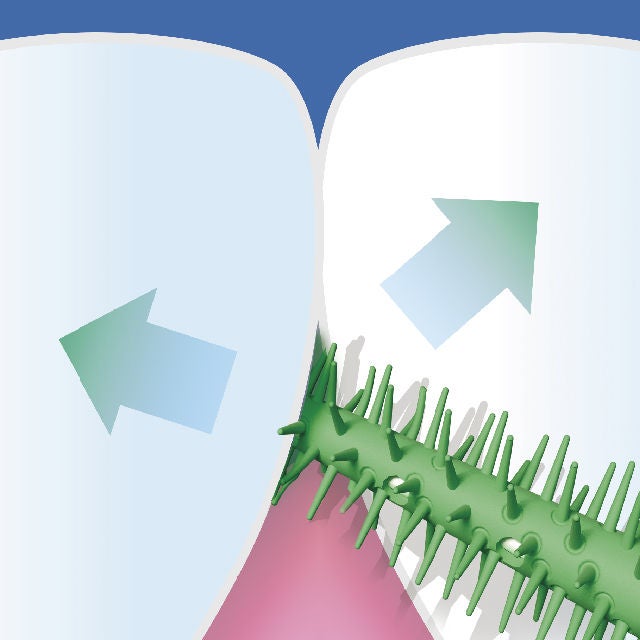

Interdentalreiniger aus Gummi
Unsere Gruppe hat gezeigt, dass die Verwendung einer Zahnbürste allein oder in Kombination mit Interdentalhilfsmitteln wirksam zur Reduzierung von Plaque und damit auch von Entzündungen bei Parodontalpatienten beiträgt.
Interdentalbürsten und Interdentalreiniger zeigten eine signifikant höhere Wirksamkeit bei der Entfernung von Plaque und der Reduzierung von Zahnfleischentzündungen im Vergleich zum alleinigen Zähneputzen oder Zähneputzen in Kombination mit Zahnseide. Diese Studie zeigte, dass Interdentalbürsten und Interdentalreiniger aus Gummi gleichermaßen wirksam sind (Gennai et al., 2022).
Selbst bei jungen Menschen mit intaktem Zahnhalteapparat bestätigte eine Studie die Wirksamkeit von Interdentalbürsten und Interdentalreinigern im Vergleich zum alleinigen Zähneputzen. Bei Probanden, die Interdentalreiniger verwendeten, wurde eine signifikante Verbesserung der Entzündung interdental im Vergleich zu denen beobachtet, die nur Zahnseide verwendeten (Graziani et al., 2018).
Die Bedeutung dieser Ergebnisse liegt in der Tatsache, dass die Daten anhand von zwei verschiedenen Modellen analysiert wurden, die auf der Integrität der Papillarstruktur basieren. Damit lagen Daten sowohl für intakte Papillen als auch für Parodontitis-Patienten vor. Dies gibt einen umfassenden Einblick in die Leistungsfähigkeit von Hilfsmitteln zur Interdentalreinigung.


Artikel verfasst von Filippo Graziani, DDS, PhD, Professor für Parodontologie an der Universität Pisa, Italien, und Honorarprofessor an der Universität Hongkong.
Haftungsausschluss: Die in diesem Artikel enthaltenen Links, Bilder und Formatierungen wurden von SUNSTAR hinzugefügt und spiegeln nicht die Ansichten oder die Beteiligung des Autors wider. Diese Elemente können sich auf kommerzielle Inhalte beziehen, mit denen der Autor nicht in Verbindung steht.