
Parodontit, diabetes och tandimplantat - vad visar forskningen
Ungefär 500.000 svenskar har diabetes, varav ca 85% har typ 2-diabetes. Dessutom har 150.000 svenskar förmodligen diabetes utan att veta om det**. SUNSTAR GUM har aktivt stöttat forskningen om diabetes i över 30 år, inspirerad av grundaren Kunio Kanedas personliga kamp med diabetes. Kaneda gick bort i förtid på grund av diabeteskomplikationer, men hans familj och organisationen som han grundade fortsätter forskningen kring diabetes. Låt oss titta på en del som forskningen avslöjat om sambandet mellan diabetes och parodontit, och dess inverkan på implantatkomplikationer.

Förhållandet mellan diabetes och parodontit
I anslutning till den internationella diabetes-månaden bjöd Sunstar in professor Filippo Graziani till att vara värd för ett webinarium om det dubbelriktade förhållandet mellan diabetes (typ 1 och 2) och parodontit.
Ta gärna del av viktiga insikter och höjdpunkter om detta ämne i filmen nedan.
Diabetes
Diabetes är ett samlingsnamn för olika sjukdomar som gör att glukoshalten blir för hög i blodet. Det beror på att kroppen inte klarar av att producera insulin, inte kan producera tillräckligt eller är sämre på att använda insulinet. Insulin är det hormon som ansvarar för upptaget av glukos från blodomloppet in i cellerna.
Typ 1-diabetes orsakas av att kroppen inte längre kan tillverka insulin, vilket leder till förhöjda glukosnivåer i blodet.
Typ 2-diabetes orsakas av försämrade insulinreceptorer som ger en för hög glukosnivå i blodet. Kroppen kan fortfarande producera insulin, men det kan vara otillräckligt eller så kan cellerna vara insulinresistenta.
Både Typ 1 och- Typ 2-diabetes resulterar i ett tillstånd av hyperglykemi. Om en patient har ett P-Glukos-värde över 7,0 mmol/L kan det bero på diabetes och om värdet är 12,2 mmol/L eller högre är det troligt.
Patienter med diabetes löper högre risk att utveckla betydande komplikationer, såsom hjärt-kärlsjukdomar, stroke, njursvikt, näthinneproblem och neuropati, vilket kan leda till amputationer av extremiteter, främst foten (även kallad diabetisk fot).
Enligt de senaste uppgifterna från Världshälsoorganisationen (WHO) har förekomsten av diabetes ökat dramatiskt under de senaste 40 åren och påverkar nu ungefär 9% av den globala befolkningen. Denna siffra förväntas nå tvåsiffriga tal år 2045.
Tandlossning
Obehandlad tandköttsinflammation kan leda till parodontit, som kännetecknas av inflammation, benförlust och recession i tandköttet. I den senaste klassificeringen av parodontala sjukdomar finns det fyra stadier och tre grader av parodontit, med grad B och C som kan relateras till diabetes.
Sjukdomens högsta förekomst är mellan 30-40 år, och kan leda till tandförlust och tandlossning, vilket påverkar patientens sociala, psykologiska och allmänna hälsa negativt.
WHO uppskattar att "allvarliga parodsjukdomar påverkar cirka 19% av den globala vuxna befolkningen."
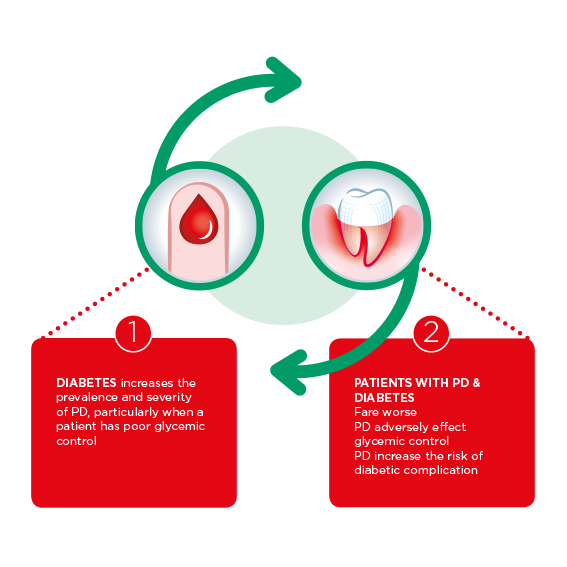
Det dubbelriktade förhållandet mellan diabetes och parodontit
Kopplingen mellan diabetes och parodontit har varit känd i över 25 år. Under den tiden har studier visat att om man har en av sjukdomarna ökar risken för att utveckla den andra.
Diabetiska riskfaktorer för parodontit
Personer med okontrollerad typ 2-diabetes löper tre gånger så stor risk att utveckla parodontit (Shlossman et al, 1990) och har fyra gånger högre risk för alveolär benförlust (Taylor et al. 1998) och en större förekomst av tandförlust (Demmer et al 2012) jämfört med patienter med kontrollerad diabetes.
Dessa tidigare fynd validerades av det senaste arbetet av Sanz et al 2017, vars konsensusrapport från International Diabetes Federation och European Federation of Periodontology drog slutsatsen att "det finns starka bevis för att personer med parodontit har förhöjd risk för dysglykemi och insulinresistens."
Det finns bevis som tyder på att hur väl patienten kontrollerar sin typ 2 - diabetes är en viktig faktor för risken att utveckla parodontit. En studie (Tsai et al., 2002) fann att "individer med dåligt kontrollerad typ 2 - diabetes hade en signifikant högre förekomst av svår parodontit än de utan diabetes typ 2 (oddskvot = 2,90; 95% KI: 1,40, 6,03), efter kontroll för ålder, utbildning, rökstatus och kalkyl. För patienter med bättre kontroll över sin diabetes fanns det en tendens till en högre prevalens av svår parodontit (oddskvot = 1,56; 95% KI: 0,90, 2,68)."
De patogena mekanismerna som länkar parodontit och diabetes inkluderar:
Förändringar i mikrobiomet hos patienter med dåligt kontrollerad diabetes. Forskning (Polak &; Shapira, 2017) indikerar att hos patienter med dåligt kontrollerad diabetes finns det en förändring i den mikrobiella sammansättningen av tandplack mot periopatogener.
Förändring av immuncellfunktioner. Patienter med både typ 1 och typ 2 diabetes och parodontit uppvisar en större benägenhet för lokal inflammation, med en större andel inflammatoriska molekyler (interleukiner 1β, 4, 7 och prostaglandiner) närvarande i tandköttskrevicular vätska än hos patienter med parodontit utan diabetes.
Produktionen av Advanced Glycation End produkter (AGEs) till följd av hyperglykemi är kopplad till ökad alveolär benförstöring och förändrad sårläkning.
Parodontala riskfaktorer för diabetes
Prof. Grazianis egen forskning (Graziani et al. 2017) avslöjar att personer med parodontit men utan diabetes "uppvisar en dålig glykemisk kontroll och en högre risk att utveckla diabetes" med så mycket som 29% inom 5 till 13 år.
Det visade sig också att individer med både parodontit och diabetes upplever fler komplikationer, särskilt diabetisk retinopati och hjärt-njursjukdomar, jämfört med dem med bara diabetes. Svårighetsgraden av parodontit korrelerar direkt med närvaron av mikroalbuminuri eller njursjukdomar i slutstadiet hos både typ 1- och typ 2-diabetespatienter.
Personer med diabetes och parodontit har en 3,5 gånger så stor risk att dö av kardiovaskulära- och njursjukdomar än de med enbart diabetes. Hos patienter med typ 1- och typ 2-diabetes ökar parodontit den totala dödligheten och kardiovaskulär dödlighet under 14 år. Hos personer som ej har diabetes leder parodontit till högre nivåer av HbA1c, fastande blodsocker och ökad typ 2 diabetesprevalens.
De såriga vävnaderna som orsakas av parodontit resulterar i en högre tillströmning av bakterier i blodet och en förhöjd nivå av systemisk inflammation. Dessa bakterier kan kolonisera ateromatösa plack och underlätta deras bristning, vilket leder till hjärt-kärlsjukdomar och metaboliska sjukdomar. Dessutom är parodontit associerad med förändringar i metabolismen av lipoproteiner med hög densitet, dysvitaminos, adipocytförändringar och oxidativ stress, vilket i slutändan förvärrar diabetes genom att höja HbA1c-nivåerna.
Hur diabetes påverkar patienter med tandimplantat
En studie från 2022 av Nibali et al . undersökte implantatkomplikationer hos diabetespatienter med en historia av parodontit för att svara på frågan: kan personer med diabetes få tandimplantat? Eftersom kronisk parodontit kan leda till alveolär benförlust och tandförlust kan behandling av parodontit kräva tandproteser, såsom tandimplantat.
Denna metaanalys visade att patienter som har en historia av parodsjukdom löper högre risk att utveckla periimplantit jämfört med dem utan parodontit i anamnesen (Ong et al., 2008). När okontrollerad diabetes också är en faktor påverkar det osseointegrationen negativt. Patienter med kontrollerad diabetes upplevde dock osseointegration (Javed och Romanos, 2009).
Ett annat viktigt fynd av Nibali et al.-studien var att "okontrollerad diabetes, tillsammans med genetisk predisposition, rökning, historia av parodontit, specifika subgingivalmikrober och kvarvarande subgingivalcement anses i allmänhet vara predisponerande för peri-implantatsjukdomar", och drog slutsatsen att implantatterapi inte rekommenderas för patienter som inte har sin diabetes under kontroll.
Effekter av parodbehandling på diabetes
Patienter med kontrollerad diabetes kan förvänta sig att svara på parodbehandling på samma sätt som patienter utan diabetes. Men diabetespatienter som inte har sin diabetes under kontroll kommer vanligtvis att visa en högre återkommande grad av tandköttsfickor än patienter utan diabetes.
Följande studier har dokumenterat effektiviteten av parodontitbehandling på glykemisk kontroll hos diabetespatienter:
D'Aiuto et al., 2018 fann att parodontitbehandling hos patienter med typ 2 - diabetes minskar HbA1C med 36%, och uppgav att "rutinmässig oral hälsobedömning och behandling av parodontit kan vara viktigt för effektiv hantering av typ 2-diabetes."
Genco och Borgnakke, 2020 visade förbättrad glykemisk kontroll vid typ 2-diabetes bland patienter som fick behandling för parodontit. En sekundär fördel för patienterna var en lägre ökning av medicinska kostnader varje år.
Graziani et al. 2015 fann att försökspersoner som genomgick ett månadslångt behandlingsprogram för parodontit hade signifikant högre nivåer av akut inflammation inom de första 24 timmarna jämfört med dem som genomgick konventionell behandling.
Prof. Graziani noterade att antibiotika inte är nödvändigt för att behandla personer med parodontit.
En nyligen genomförd studie publicerades av SUNSTAR och University of Buffalo (Li et al, 2023) som erbjöd nya insikter om parodontitbehandlingsalternativ för patienter med typ 2-diabetes. Syftet med studien var att utvärdera effekterna av en intensiv, kemisk och mekanisk plackborttagning i hemmet, samt studera resultaten av denna behandling bland patienter med typ 2-diabetes och icke-diabetiker. Studien fann att kemomekaniska antiplackåtgärder kan förbättra resultaten hos personer med diabetes efter icke-kirurgisk behandling mot parodontit.
Riktlinjer för diabetesvård inkluderar förebyggande åtgärder mot parodontit
I Sverige finns riktlinjer för diabetesvård som Socialstyrelsen har tagit fram*. För att undvika komplikationer vid diabetes, som fotbesvär, ögonbesvär och tandproblem, är det bra att se över sin kost och motion, och givetvis att hålla blodsockret under kontroll. Vid typ-1 diabetes innebär det att hitta rätt typ av insulin-behandling och mätning och följa denna. Om man lever sunt kan risken även minska att utveckla typ-2 diabetes, som fler och fler får i vuxen ålder.
I Socialstyrelsens rekommendationer står bland annat följande:
Öka andelen personer med diabetes som regelbundet och minst tre gånger per vecka är fysiskt aktiva.
Minska andelen rökare bland personer med diabetes.
Öka andelen personer med diabetes som årligen genomgår en fotundersökning
Öka andelen personer med diabetes som får förebyggande åtgärder mot karies och parodontit.
Sunstar stödjer också de riktlinjer som tagits fram av EFP (European Federation of Periodontology )
Dessa riktlinjer är:
Läkare som behandlar diabetespatienter bör genomföra inspektioner av eventuella orala symtom och hänvisa patienter till tandläkaren för behandling, samt en årlig oral screening.
Tandläkare bör diskutera effekterna av parodontit med sina diabetespatienter, och patienter med parodontit bör remitteras till en läkare för diabetesscreening.
Patienter med både diabetes och parodontit ska omedelbart få en icke-kirurgisk behandling. Kirurgi och implantat är möjliga om diabetes kontrolleras.
källor: *Socialstyrelsen.se, **diabetes.se



