
Parodontite, diabete e impianti dentali: una panoramica
SUNSTAR sostiene attivamente la ricerca sul diabete da oltre tre decenni, ispirata dalla battaglia personale del fondatore Kunio Kaneda con il diabete. Mentre Kaneda alla fine è morto prematuramente a causa di complicazioni diabetiche, la sua famiglia e l'organizzazione da lui fondata continuano a onorare la sua eredità attraverso il loro lavoro.
Diamo un'occhiata a ciò che alcune di queste ricerche hanno rivelato sul legame tra diabete e parodontite, nonché sul suo impatto sulle complicanze dell'impianto.

Caratteristiche e prevalenza di diabete e parodontite
In riconoscimento del World Diabetes Month, Sunstar e la Società Spagnola di Parodontologia (SEPA) hanno invitato il Prof. Filippo Graziani a ospitare un webinar sulla relazione bidirezionale tra diabete (tipo 1 e 2) e parodontite.
Continua a leggere per approfondimenti chiave e punti salienti su questo argomento.
Diabete
Il diabete è un disturbo metabolico caratterizzato da un'alterazione del metabolismo e da livelli eccessivi di glucosio nel sangue. Questo è il risultato di un'insufficiente secrezione di insulina e/o dell'insulino-resistenza, in quanto l'insulina è l'ormone responsabile dell'assorbimento del glucosio dal flusso sanguigno alle cellule.
- Il diabete di tipo 1 è causato da un'insufficiente secrezione di insulina che provoca livelli elevati di glucosio nel sangue.
- Il diabete di tipo 2 è causato da un'alterazione dei recettori dell'insulina. Sebbene l'organismo produca insulina, il difetto dei recettori porta all'insensibilità all'insulina, talvolta chiamata insulino-resistenza.
Entrambe le condizioni determinano uno stato di iperglicemia, definito da livelli di glucosio nel sangue superiori a 125 mg/dL e da emoglobina glicata (HbA1c) superiore al 6,5%.
I pazienti con diabete sono a maggior rischio di sviluppare complicanze importanti, come malattie cardiovascolari, ictus, insufficienza renale, problemi alla retina e neuropatia, che può portare all'amputazione delle estremità, soprattutto del piede (detto anche piede diabetico).
Secondo i dati più recenti dell'Organizzazione Mondiale della Sanità (OMS), la prevalenza del diabete è aumentata drasticamente negli ultimi 40 anni e oggi colpisce circa il 9% della popolazione mondiale.
Periodontitis
La parodontite è la progressione cronica della gengivite non trattata. È caratterizzata da infiammazione, perdita ossea e recessione delle gengive. Nell'ultima classificazione delle malattie parodontali, ci sono quattro stadi e tre gradi di parodontite, con i gradi B e C contenenti indicatori relativi alla progressione diabetica.
Il picco di incidenza della malattia è tra i 30-40 anni e può portare alla perdita dei denti e all'edentulia, che influisce negativamente sulla salute sociale, psicologica e generale del paziente.
L'OMS stima che "si stima che le malattie parodontali gravi colpiscano circa il 19% della popolazione adulta globale".
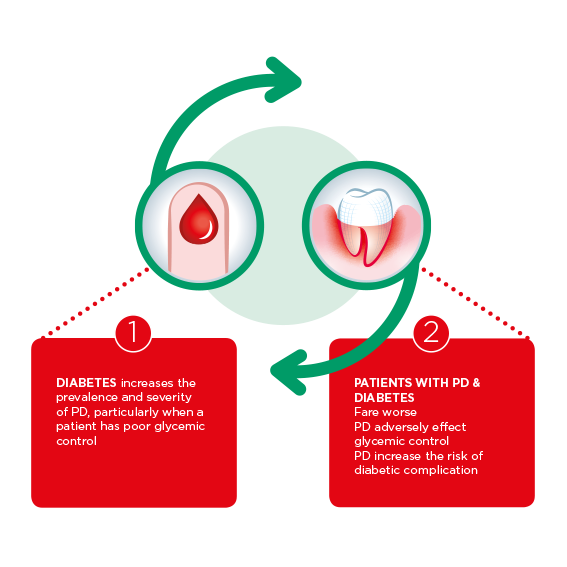
La relazione bidirezionale tra diabete e parodontite
Il legame tra diabete e parodontite è noto da oltre 25 anni. In quel periodo, gli studi hanno rivelato che ogni malattia aumenta il rischio di sviluppare l'altra.
Fattori di rischio diabetici per parodontite
Gli individui con diabete di tipo 2 non controllato hanno tre volte più probabilità di sviluppare parodontite (Shlossman et al, 1990), e hanno quattro volte il rischio di perdita ossea alveolare (Taylor et al. 1998) e una maggiore incidenza di perdita dei denti (Demmer et al 2012) rispetto ai pazienti con diabete controllato.
Questi risultati precedenti sono stati convalidati dal lavoro più recente di Sanz et al 2017, il cui rapporto di consenso della Federazione internazionale del diabete e della Federazione europea di parodontologia ha concluso che "vi è una forte evidenza che le persone con parodontite hanno un rischio elevato di disglicemia e insulino-resistenza".
Ci sono prove che suggeriscono che il livello di controllo che i pazienti hanno sul loro diabete è un fattore significativo nello sviluppo della parodontite. Uno studio (Tsai et al., 2002) ha rilevato che "gli individui con diabete scarsamente controllato avevano una prevalenza significativamente più alta di parodontite grave rispetto a quelli senza diabete (odds ratio = 2,90; IC 95%: 1,40, 6,03), dopo aver controllato l'età, l'istruzione, lo stato di fumo e il calcolo. Per i soggetti diabetici meglio controllati, c'era una tendenza a una maggiore prevalenza di parodontite grave (odds ratio = 1,56; 95% CI: 0,90, 2,68).
I meccanismi patogenetici che collegano la parodontite e il diabete includono:
- Cambiamenti nel microbiota di pazienti con diabete scarsamente controllato. La ricerca (Polak & Shapira, 2017) indica che nei pazienti con diabete scarsamente controllato, c'è un cambiamento nella composizione microbica della placca dentale verso i perio-patogeni.
- Alterazione delle funzioni delle cellule immunitarie. I soggetti con diabete e parodontite sia di tipo 1 che di tipo 2 mostrano una maggiore propensione all'infiammazione locale, con una maggiore percentuale di molecole infiammatorie (interleuchine 1β, 4, 7 e prostaglandine) presenti nel liquido crevicolare gengivale rispetto a quelli con parodontite da sola.
- La produzione di prodotti finali di glicazione avanzata derivanti dall'iperglicemia è legata all'aumento della distruzione dell'osso alveolare e all'alterata guarigione delle ferite.
Fattori di rischio parodontale per il diabete
La ricerca del Prof. Graziani (Graziani et al. 2017) rivela che gli individui non diabetici con parodontite "mostrano uno scarso controllo glicemico e un rischio più elevato di sviluppare il diabete", fino al 29% entro 5-13 anni.
È stato anche scoperto che gli individui con parodontite e diabete sperimentano più complicazioni, in particolare la retinopatia diabetica e le malattie cardio-renali, rispetto a quelli con diabete da solo. La gravità della parodontite è direttamente correlata alla presenza di microalbuminuria o malattie renali allo stadio terminale in entrambi i pazienti con diabete di tipo 1 e di tipo 2.
Gli individui con diabete e parodontite hanno un rischio 3,5 volte maggiore di morire di problemi cardiorenali rispetto a quelli con diabete solo. Nei soggetti con diabete di tipo 1 e di tipo 2, la parodontite aumenta la mortalità complessiva e la mortalità cardiovascolare nell'arco dei 14 anni. Nei pazienti non diabetici, la parodontite porta a livelli più elevati di HbA1c, glicemia a digiuno e aumento della prevalenza del diabete.
I tessuti ulcerati causati dalla parodontite provocano un maggiore afflusso di batteri nel sangue e un elevato livello di infiammazione sistemica. Questi batteri possono colonizzare le placche ateromatose e facilitarne la rottura, portando a malattie cardiovascolari e metaboliche. Inoltre, la parodontite è associata ad alterazioni nel metabolismo delle lipoproteine ad alta densità, disvitaminosi, alterazioni degli adipociti e stress ossidativo, esacerbando il diabete elevando i livelli di HbA1c.
Come il diabete colpisce i pazienti implantari
Uno studio del 2022 di Nibali et al . ha esaminato le complicanze dell'impianto nei pazienti diabetici con una storia di parodontite per rispondere alla domanda: i diabetici possono ottenere impianti dentali? Poiché la parodontite cronica può portare alla perdita dell'osso alveolare e alla perdita dei denti, il trattamento della parodontite può richiedere protesi dentali, come gli impianti dentali.
Questa meta-analisi ha rilevato che i pazienti che hanno una storia di malattia parodontale sono a più alto rischio di sviluppare perimplantite, rispetto a quelli senza una storia di parodontite (Ong et al., 2008). Quando anche il diabete incontrollato è un fattore, influisce negativamente sull'osteointegrazione. Tuttavia, i pazienti con diabete controllato hanno sperimentato osteointegrazione (Javed e Romanos, 2009).
Un altro risultato significativo dello studio Nibali et al. è stato che "il diabete incontrollato, insieme alla predisposizione genetica, al fumo, alla storia di parodontite, ai microbi sottogengivali specifici e al cemento sottogengivale residuo sono generalmente considerati predisponenti alle malattie perimplantari", concludendo che la terapia implantare non è raccomandata per i pazienti che non hanno il diabete sotto controllo.
Effetti del trattamento della parodontite sul diabete
I pazienti con diabete controllato possono aspettarsi di rispondere al trattamento della parodontite allo stesso modo dei pazienti senza diabete. Tuttavia, i pazienti diabetici che non hanno il diabete sotto controllo mostreranno in genere una maggiore recidiva delle tasche parodontali rispetto alle loro controparti controllate.
I seguenti studi hanno documentato l'efficacia del trattamento della parodontite sul controllo glicemico nei pazienti diabetici:
- D'Aiuto et al., 2018 hanno scoperto che il trattamento della parodontite nei pazienti con diabete riduce l'HbA1C del 36%, affermando che "la valutazione della salute orale di routine e il trattamento della parodontite potrebbero essere importanti per una gestione efficace del diabete di tipo 2".
- Genco e Borgnakke, 2020 hanno mostrato un miglioramento del controllo glicemico nel diabete di tipo 2 tra i pazienti sottoposti a trattamento per la parodontite. Un vantaggio secondario per i pazienti era un minore sostenimento delle spese mediche ogni anno.
- Graziani et al. 2015 hanno scoperto che i soggetti sottoposti a un approccio a bocca intera al trattamento della parodontite avevano livelli significativamente più elevati di infiammazione acuta entro le prime 24 ore rispetto a quelli sottoposti a trattamento convenzionale.
Il Prof. Graziani ha osservato che gli antibiotici non sono necessari per trattare soggetti con parodontite.
Un recente studio è stato pubblicato da SUNSTAR e dall'Università di Buffalo (Li et al, 2023) che ha offerto nuove informazioni sulle opzioni di trattamento dei parodonti per i pazienti con diabete di tipo 2. Lo scopo dello studio era valutare gli effetti di un regime antiplacca intensivo, domiciliare, chimico e meccanico, nonché studiare i risultati di questo trattamento tra i pazienti con diabete di tipo 2 e non diabetici. Lo studio ha rilevato che le misure antiplacca chemio-meccaniche possono migliorare i risultati nei soggetti con diabete dopo terapia parodontale non chirurgica.
Azioni istituzionali raccomandate
Linee guida comuni sul trattamento della parodontite nei pazienti con diabete sono state elaborate durante l'incontro 2018 della Federazione europea di parodontologia con la Federazione internazionale del diabete e supportate da SUNSTAR.
Queste linee guida sono:
- I medici che trattano i pazienti diabetici dovrebbero condurre ispezioni di eventuali sintomi orali e indirizzare i pazienti al dentista per il trattamento, nonché uno screening orale annuale.
- I dentisti dovrebbero discutere l'impatto della parodontite con i loro pazienti diabetici e i pazienti con parodontite dovrebbero essere indirizzati a un medico per lo screening del diabete.
- I pazienti con diabete e parodontite devono ricevere immediatamente un trattamento non chirurgico. La chirurgia e l'impianto sono possibili se il diabete è controllato.


