Comment les facteurs liés au mode de vie affectent-ils la maladie parodontale ?
Cet article fait partie d’une série en 5 parties explorant les causalités de la maladie parodontale. Les facteurs liés au mode de vie sont l’un des cinq principaux facteurs de risque confirmés de maladie parodontale.

Les quatre autres facteurs de risque seront explorés dans d’autres articles :
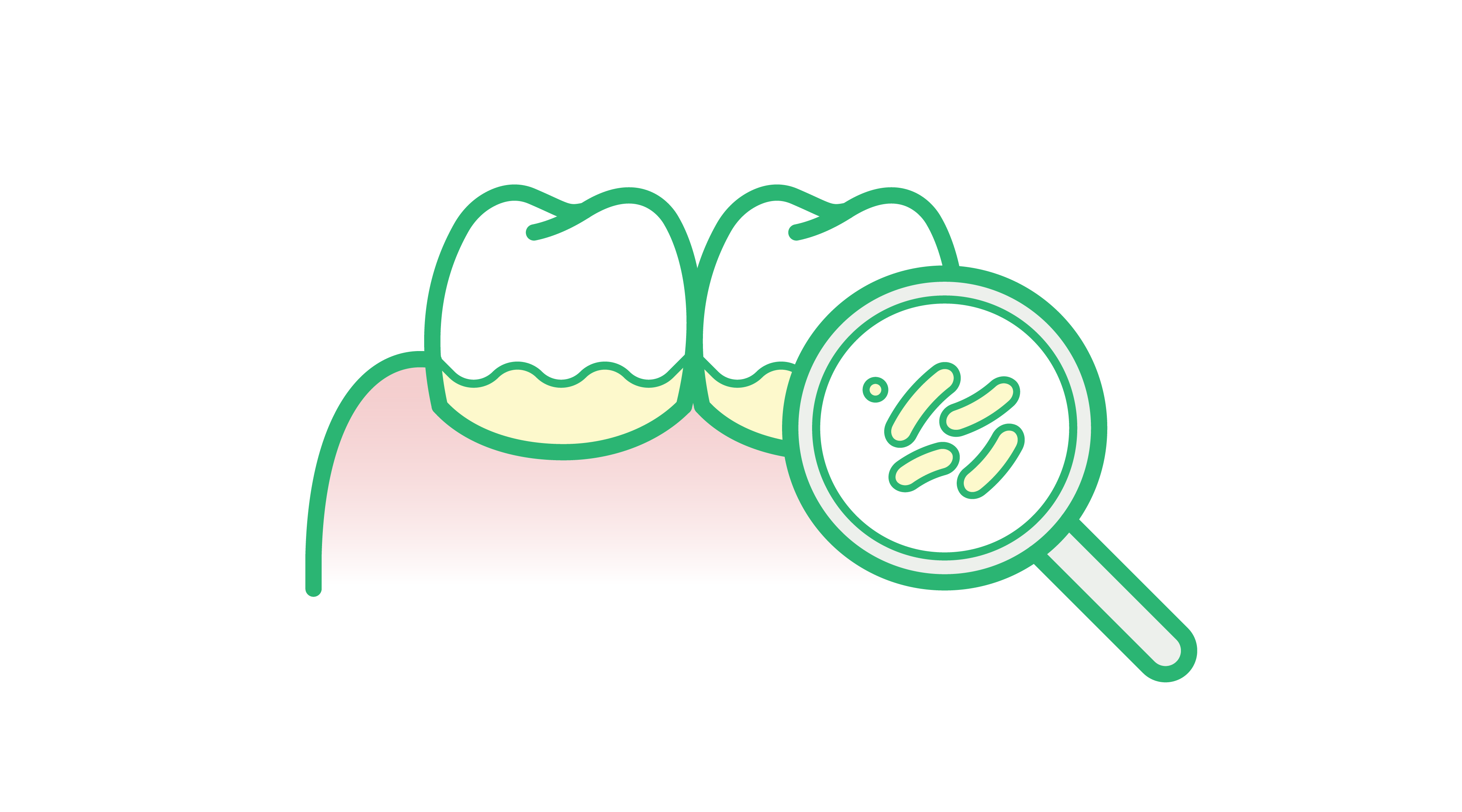
- Le biofilm bactérien sous-gingival à la fois sur la surface de la racine et sur la muqueuse épithéliale
- Facteurs de risque génétiques et modifications épigénétiques
- Maladies systémiques
- Facteurs divers
Pour chaque cas individuel de parodontite, la contribution relative de chacun de ces cinq facteurs variera et nécessitera un jugement clinique et, si possible, interdisciplinaire pour être déterminé avec précision.
En général, cependant, plus le patient est jeune, plus il est probable que la génétique ait joué un rôle disproportionné dans le développement de la maladie parodontale du patient. À l’inverse, plus le patient est âgé, plus d’autres facteurs ont tendance à jouer un rôle important, comme le mode de vie.
Les facteurs liés au mode de vie associés au risque de maladie parodontale ont fait l’objet d’une grande variété d’études médicales et scientifiques. Ces études ont montré que de nombreux facteurs liés au mode de vie augmentent le risque de maladie parodontale, principalement en influençant la réponse du système immunitaire aux bactéries buccales ou en compromettant l’intégrité structurelle de la mâchoire et des dents.
Tenir les patients informés de la façon dont leurs choix de vie et leurs habitudes affectent leur santé bucco-dentaire est une priorité-clé pour les praticiens et peut jouer un rôle majeur dans la prévention et l’amélioration des résultats des traitements.
Cet article examinera les facteurs spécifiques liés au mode de vie qui augmentent le risque de développement et de gravité de la maladie parodontale, et fournira des recommandations sur la façon dont les patients peuvent modifier ces facteurs pour réduire leur risque personnel.
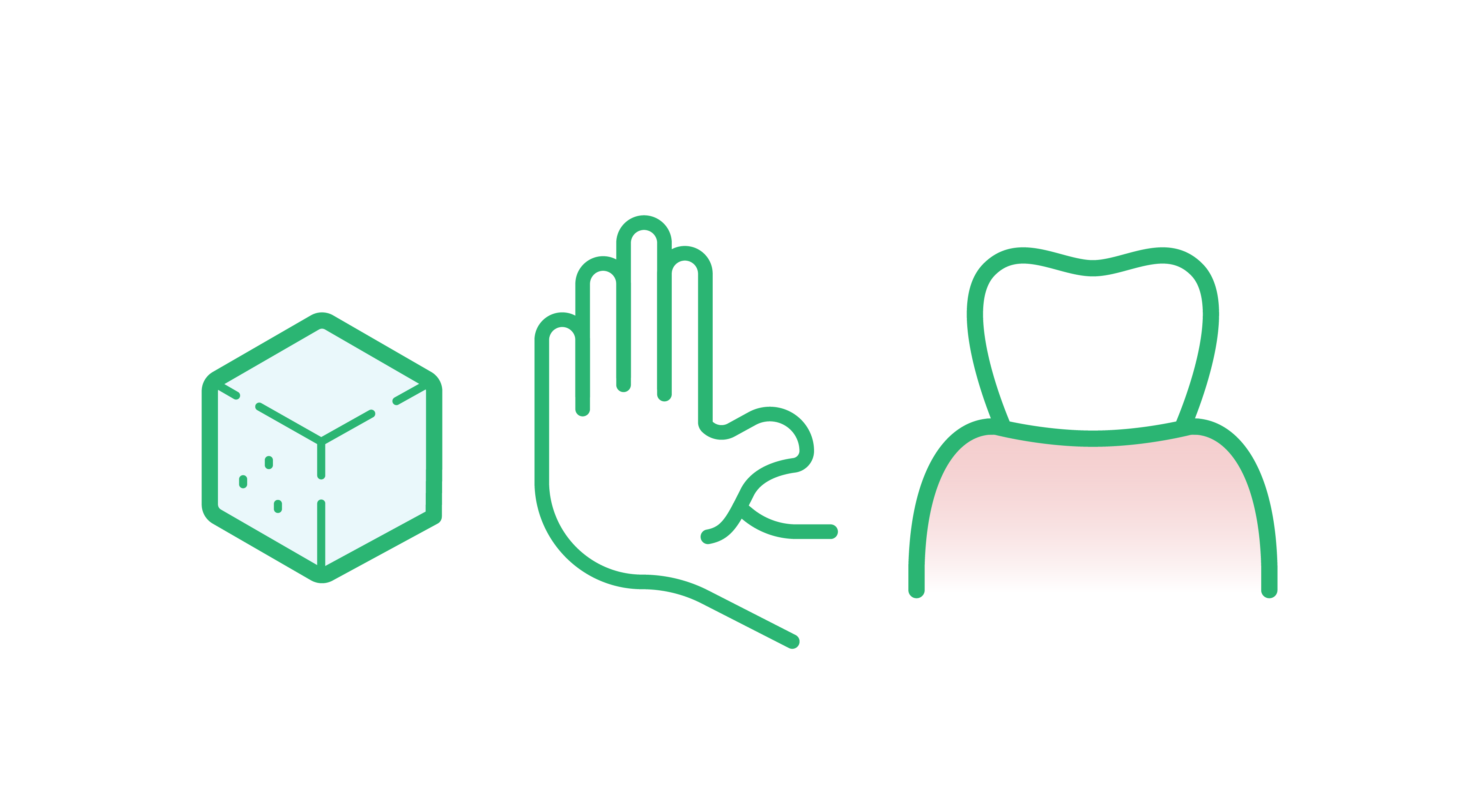
Facteurs spécifiques liés au mode de vie qui augmentent le risque de maladie parodontale
Chacun des facteurs suivants affecte la probabilité d’un patient de développer une maladie parodontale :
Qu’est-ce que cela signifie pour vos patients ?
Bien que plusieurs facteurs liés au mode de vie jouent un rôle dans la causalité de la parodontite, la plupart sont modifiables. Les patients préoccupés par leur risque de maladie parodontale peuvent le réduire en modifiant ces facteurs.
La contribution relative de chaque facteur de risque diffère d’un patient à l’autre.
Il est important de noter, cependant, que pour la plupart des patients, le plus grand facteur déterminant le risque de maladie parodontale est la présence de biofilm bactérien. Ce facteur de risque peut être modifié en pratiquant une hygiène dentaire adaptée et complète. Par conséquent, quel que soit le risque de parodontite du patient, la meilleure façon de réduire ce risque est de pratiquer une hygiène bucco-dentaire régulière et efficace.