Periodontitis, diabetes e implantes dentales: una visión general
SUNSTAR ha estado apoyando activamente la investigación sobre la diabetes durante más de tres décadas, inspirado en la batalla personal del fundador Kunio Kaneda contra la diabetes. Si bien Kaneda falleció prematuramente debido a complicaciones diabéticas, su familia y la organización que fundó continúan honrando su legado a través de su trabajo.
Veamos lo que algunas de estas investigaciones han revelado sobre el vínculo entre la diabetes y la periodontitis, así como su impacto en las complicaciones de los implantes.

Características y prevalencia de la diabetes y la periodontitis
En reconocimiento del Mes Mundial de la Diabetes, Sunstar y la Sociedad Española de Periodoncia (SEPA) invitaron al Prof. Filippo Graziani a organizar un seminario web sobre la relación bidireccional entre la diabetes (tipo 1 y 2) y la periodontitis.
Siga leyendo para obtener información clave y aspectos destacados sobre este tema.
Diabetes
La diabetes es un trastorno metabólico caracterizado por un metabolismo alterado y niveles excesivos de glucosa en el torrente sanguíneo. Este es el resultado de una secreción insuficiente de insulina y/o resistencia a la insulina, ya que la insulina es la hormona responsable de la absorción de glucosa del torrente sanguíneo a las células.
- La diabetes tipo 1 es causada por una deficiencia en la secreción de insulina que resulta en niveles elevados de glucosa en el torrente sanguíneo.
- La diabetes tipo 2 es causada por receptores de insulina alterados. Mientras que el cuerpo produce insulina, el defecto en los receptores conduce a la insensibilidad a la insulina, a veces llamada resistencia a la insulina.
Ambas condiciones dan lugar a un estado de hiperglucemia, que se define por niveles de glucosa en sangre superiores a 125 mg/dL y hemoglobina glucosilada, HbA1c, por encima del 6,5%.
Los pacientes con diabetes tienen un mayor riesgo de desarrollar complicaciones significativas, como enfermedades cardiovasculares, accidente cerebrovascular, insuficiencia renal, problemas de retina y neuropatía, que pueden conducir a amputaciones de extremidades, principalmente el pie (también llamado pie diabético).
Según los datos más recientes de la Organización Mundial de la Salud (OMS), la prevalencia de la diabetes ha aumentado dramáticamente en los últimos 40 años, afectando ahora a aproximadamente el 9% de la población mundial. Se espera que esta cifra alcance los dos dígitos para 2045.
Periodontitis
La periodontitis es la progresión crónica de la gingivitis no tratada. Se caracteriza por inflamación, pérdida ósea y recesión de las encías. En la clasificación de las enfermedades periodontales más reciente, hay cuatro etapas y tres grados de periodontitis, y los grados B y C contienen indicadores relacionados con la progresión diabética.
La incidencia máxima de la enfermedad es entre 30-40 años, y puede conducir a la pérdida de dientes y edentulismo, lo que afecta negativamente la salud social, psicológica y general del paciente.
La OMS estima que "las enfermedades periodontales graves afectan a alrededor del 19% de la población adulta mundial".
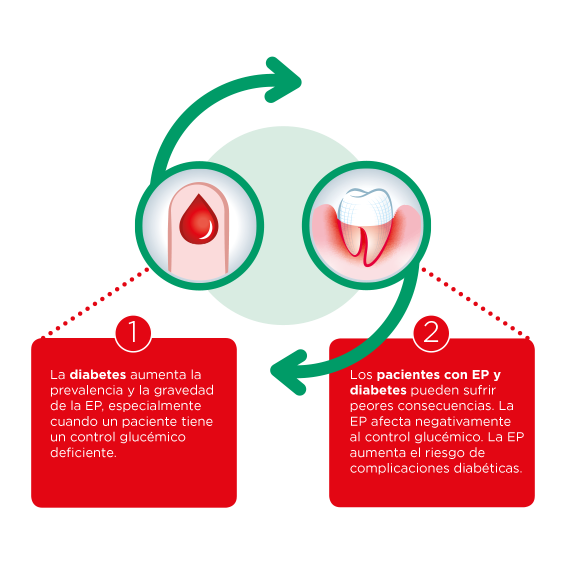
La relación bidireccional entre diabetes y periodontitis
El vínculo entre la diabetes y la periodontitis se conoce desde hace más de 25 años. En ese tiempo, los estudios han revelado que cada enfermedad aumenta el riesgo de desarrollar la otra.
Factores de riesgo diabéticos para la periodontitis
Los individuos con diabetes tipo 2 no controlada son tres veces más propensos a desarrollar periodontitis (Shlossman et al, 1990), y tienen cuatro veces más riesgo de pérdida ósea alveolar (Taylor et al. 1998) y una mayor incidencia de pérdida de dientes (Demmer et al 2012) en comparación con los pacientes con diabetes controlada.
Estos hallazgos anteriores fueron validados por el trabajo más reciente de Sanz et al 2017, cuyo informe del consenso de la Federación Internacional de Diabetes y la Federación Europea de Periodoncia concluyó que "existe una fuerte evidencia de que las personas con periodontitis tienen un riesgo elevado de disglucemia y resistencia a la insulina".
Existe evidencia que sugiere que el nivel de control que los pacientes tienen sobre su diabetes es un factor significativo en el desarrollo de periodontitis. Un estudio (Tsai et al., 2002) encontró que "los individuos con diabetes mal controlada tenían una prevalencia significativamente mayor de periodontitis severa que aquellos sin diabetes (odds ratio = 2.90; IC 95%: 1.40, 6.03), después de controlar por edad, escolaridad, tabaquismo y cálculo. Para los sujetos con diabetes mejor controlada, hubo una tendencia a una mayor prevalencia de periodontitis severa (odds ratio = 1.56; IC 95%: 0.90, 2.68).
Los mecanismos patogénicos que vinculan la periodontitis y la diabetes incluyen:
- Cambios en la microbiota de pacientes con diabetes mal controlada. La investigación (Polak & Shapira, 2017) indica que en pacientes con diabetes mal controlada, hay un cambio en la composición microbiana de la placa dental hacia los periopatógenos.
- Alteración de las funciones de las células inmunes. Los sujetos con diabetes tipo 1 y tipo 2 y periodontitis exhiben una mayor propensión a la inflamación local, con una mayor proporción de moléculas inflamatorias (interleucinas 1β, 4, 7 y prostaglandinas) presentes en el fluido crevicular gingival que aquellos con periodontitis solo.
- La producción de productos finales de glicación avanzada resultantes de la hiperglucemia está relacionada con el aumento de la destrucción ósea alveolar y la alteración de la cicatrización de heridas.
Factores de riesgo periodontal para la diabetes
La propia investigación del Prof. Graziani (Graziani et al. 2017) revela que las personas no diabéticas con periodontitis "exhiben un control glucémico deficiente y un mayor riesgo de desarrollar diabetes", hasta en un 29% entre 5 y 13 años.
También se encontró que las personas con periodontitis y diabetes experimentan más complicaciones, particularmente retinopatía diabética y enfermedades cardiorrenales, en comparación con aquellos con diabetes solo. La gravedad de la periodontitis se correlaciona directamente con la presencia de microalbuminuria o enfermedades renales en etapa terminal en pacientes con diabetes tipo 1 y tipo 2.
Las personas con diabetes y periodontitis tienen un riesgo 3,5 veces mayor de morir por problemas cardiorrenales que aquellos con diabetes solamente. En sujetos con diabetes tipo 1 y tipo 2, la periodontitis aumenta la mortalidad global y la mortalidad cardiovascular a lo largo de 14 años. En pacientes no diabéticos, la periodontitis conduce a niveles más altos de HbA1c, glucosa en sangre en ayunas y aumento de la prevalencia de la diabetes.
Los tejidos ulcerados causados por la periodontitis dan lugar a una mayor afluencia de bacterias en el torrente sanguíneo y un nivel elevado de inflamación sistémica. Estas bacterias pueden colonizar placas de ateroma y facilitar su ruptura, lo que lleva a enfermedades cardiovasculares y metabólicas. Además, la periodontitis se asocia con alteraciones en el metabolismo de las lipoproteínas de alta densidad, alteraciones de los adipocitos y estrés oxidativo, lo que en última instancia exacerba la diabetes al elevar los niveles de HbA1c.
Cómo afecta la diabetes a los pacientes con implantes dentales
Un estudio de 2022 realizado por Nibali et al examinó las complicaciones de los implantes en pacientes diabéticos con antecedentes de periodontitis para responder a la pregunta: ¿pueden los diabéticos obtener implantes dentales? Debido a que la periodontitis crónica puede conducir a la pérdida de hueso alveolar y pérdida de dientes, el tratamiento de la periodontitis puede requerir prótesis dentales, como implantes dentales.
Este metaanálisis encontró que los pacientes que tienen antecedentes de enfermedad periodontal tienen un mayor riesgo de desarrollar periimplantitis, en comparación con aquellos sin antecedentes de periodontitis (Ong et al., 2008). Cuando la diabetes no controlada también es un factor, afecta negativamente la osteointegración. Sin embargo, los pacientes con diabetes controlada experimentaron osteointegración (Javed y Romanos, 2009).
Otro hallazgo significativo del estudio de Nibali et al. fue que "la diabetes no controlada, junto con la predisposición genética, el tabaquismo, los antecedentes de periodontitis, los microbios subgingivales específicos y el cemento subgingival residual generalmente se consideran predisponentes a las enfermedades periimplantarias", concluyendo que la terapia con implantes no se recomienda para pacientes que no tienen su diabetes bajo control.
Efectos del tratamiento de la periodontitis en la diabetes
Los pacientes con diabetes controlada pueden esperar responder al tratamiento de la periodontitis de la misma manera que los pacientes sin diabetes. Sin embargo, los pacientes diabéticos que no tienen su diabetes bajo control generalmente mostrarán una mayor recurrencia de bolsas periodontales que sus contrapartes controladas.
Los siguientes estudios han documentado la efectividad del tratamiento de la periodontitis en el control glucémico en pacientes diabéticos:
- D'Aiuto et al., 2018 encontraron que el tratamiento de la periodontitis en pacientes con diabetes reduce la HbA1C en un 36%, afirmando que "la evaluación rutinaria de la salud oral y el tratamiento de la periodontitis podrían ser importantes para el manejo efectivo de la diabetes tipo 2".
- Genco y Borgnakke, 2020 mostraron un mejor control glucémico en la diabetes tipo 2 entre los pacientes que recibieron tratamiento para la periodontitis. Un beneficio secundario para los pacientes fue un menor nivel de costes médicos cada año.
- Graziani et al. 2015 encontraron que los sujetos sometidos a un enfoque de boca completa para el tratamiento de la periodontitis tenían niveles significativamente más altos de inflamación aguda dentro de las primeras 24 horas en comparación con los que se sometieron a tratamiento convencional.
El profesor Graziani señaló que los antibióticos no son necesarios para tratar a los sujetos con periodontitis.
Un estudio reciente publicado por SUNSTAR y la Universidad de Buffalo (Li et al, 2023) ofreció nuevos conocimientos sobre las opciones de tratamiento de periodontitis para pacientes con diabetes tipo 2. El propósito del estudio fue evaluar los efectos de un régimen antiplaca intensivo, domiciliario, químico y mecánico, así como estudiar los resultados de este tratamiento entre pacientes con diabetes tipo 2 y no diabéticos. El estudio encontró que las medidas antiplaca quimico-mecánicas pueden mejorar los resultados en sujetos con diabetes después de la terapia periodontal no quirúrgica.
Medidas institucionales recomendadas
Las directrices comunes sobre el tratamiento de la periodontitis en pacientes con diabetes se elaboraron durante la reunión de 2018 de la Federación Europea de Periodoncia con la Federación Internacional de Diabetes y cuentan con el apoyo de SUNSTAR.
Estas directrices son:
- Los médicos que tratan a pacientes diabéticos deben realizar inspecciones de cualquier síntoma oral y referir a los pacientes al dentista para recibir tratamiento, así como un examen oral anual.
- Los dentistas deben discutir el impacto de la periodontitis con sus pacientes diabéticos, y los pacientes con periodontitis deben ser referidos a un médico para la detección de la diabetes.
- Los pacientes con diabetes y periodontitis deben recibir inmediatamente un tratamiento no quirúrgico. La cirugía y el implante son posibles si la diabetes está controlada.