Hvordan livsstilsfaktorer påvirker parodontitis
Livsstilsfaktorer er en af de fem største, bekræftede risikofaktorer for tandtab. Denne artikel er én af fem artikler, der udforsker årsagerne til parodontale sygdomme.

For hvert enkelt tilfælde af parodontitis vil det relative bidrag fra hver af disse fem faktorer variere og kræve en klinisk og – hvis muligt – tværfaglig vurdering for at kunne fastslås korrekt.
Generelt gælder det dog, at jo yngre patienten er, desto mere sandsynligt er det, at genetik har spillet en stor rolle i udviklingen af patientens parodontale sygdom. Jo ældre patienten er, desto større tendens er der til, at andre faktorer spiller ind – såsom livsstil.
De livsstilsfaktorer, der er forbundet med risikoen for parodontal sygdom, har været genstand for en lang række medicinske og videnskabelige studier. Disse studier har vist, at mange livsstilsfaktorer øger risikoen for parodontal sygdom, primært ved at påvirke immunsystemets respons på orale bakterier eller ved at kompromittere kæbens og tændernes strukturelle integritet.
At holde patienterne informerede om, hvordan deres livsstilsvalg og vaner påvirker deres mundsundhed, er et vigtigt anliggende for tandplejen og kan spille en vigtig rolle i at fremme forebyggende tiltag og bedre behandlingsresultater.
Specifikke livsstilsfaktorer, der øger risikoen for tandtab
Hver af følgende livsstilsfaktorer påvirker patientens sandsynlighed for at udvikle parodontal sygdom:
Hvad betyder dette for dine patienter?
Selvom flere livsstilsfaktorer spiller en rolle i årsagssammenhængen med parodontitis, er de fleste af dem modificerbare. Patienter, der er bekymrede for deres risiko for parodontal sygdom, kan mindske denne risiko ved at ændre disse faktorer.
Det relative bidrag fra hver risikofaktor varierer fra patient til patient.
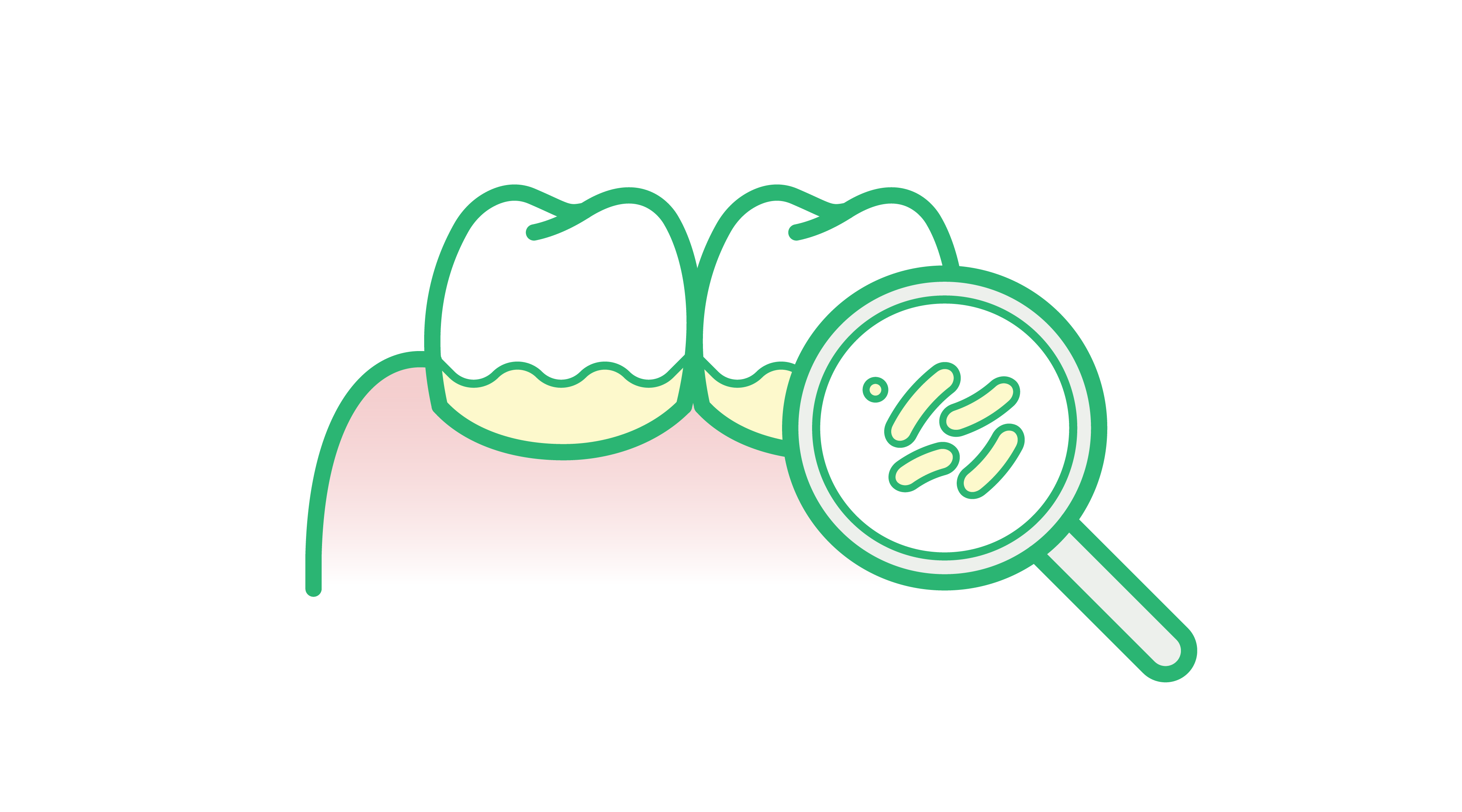
Det er dog vigtigt at bemærke, at for de fleste patienter er den største faktor, der bestemmer risikoen for parodontal sygdom, tilstedeværelsen af bakteriel biofilm. Denne risikofaktor kan modificeres ved at opretholde god mundhygiejne. Derfor er det bedste middel til at reducere risikoen for parodontitis – uanset patientens øvrige risikoprofil – regelmæssig og effektiv mundhygiejne.
De øvrige fire risikofaktorer for parodontal sygdom behandles i andre artikler.
De omfatter:
- Den subgingivale bakterielle biofilm på både tandrodoverfladen og epitelets slimhinde
- Genetiske risikofaktorer og epigenetiske modifikationer
- Systemiske sygdomme
- Diverse andre faktorer
Udforsk flere artikler nedenfor, eller find indhold, der er skræddersyet til dine behov, på vores hjemmeside under afsnittet "nyheder".