Związek między mikrobiomami jelitowymi i jamy ustnej oraz ich wpływ na ogólny stan zdrowia
Mikrobiom to jeden z najszybciej rozwijających się obszarów badań we współczesnej medycynie, związany ze zdrowiem i dobrostanem człowieka. Jest to złożony ekosystem miliardów mikroorganizmów, które żyją w ludzkim organizmie i na jego powierzchni. Mikroorganizmy te pozostają w stałej interakcji z różnymi obszarami funkcjonowania organizmu, wpływając na odporność, procesy zapalne oraz utrzymanie naturalnej równowagi biologicznej. Coraz więcej badań potwierdza, że prawidłowy mikrobiom odgrywa istotną rolę w zachowaniu zdrowia na każdym etapie życia.
Powszechnie podkreśla się znaczenie mikrobiomu jelitowego w procesach trawienia, metabolizmu oraz regulacji odpowiedzi immunologicznej. Znacznie rzadziej mówi się jednak o jego powiązaniach z mikrobiomem jamy ustnej – choć zależności te są równie istotne i coraz częściej stanowią przedmiot badań naukowych.
Mikrobiom jamy ustnej i mikrobiom jelitowy pozostają w dynamicznej relacji, wzajemnie na siebie oddziałując poprzez mechanizmy immunologiczne, zapalne oraz metaboliczne. Zaburzenia równowagi w jednym obszarze mogą wpływać na homeostazę drugiego, co ma bezpośrednie przełożenie na ogólny stan zdrowia pacjenta.
Zrozumienie mechanizmów regulujących skład i funkcję mikrobiomu – zarówno w jamie ustnej, jak i w przewodzie pokarmowym – jest dziś kluczowe dla holistycznego podejścia do profilaktyki oraz terapii. Coraz wyraźniej widać, że zdrowie zaczyna się nie tylko w jelitach, ale również w jamie ustnej.
Mikrobiom
Termin mikrobiom odnosi się nie tylko do samych drobnoustrojów, lecz także do ich materiału genetycznego oraz środowiska, w którym funkcjonują i wchodzą w interakcje. Przyjmuje się, że pojęcie to zostało spopularyzowane przez laureata Nagrody Nobla, Joshuę Lederberga, jako określenie całkowitego genomu symbiotycznych społeczności mikroorganizmów związanych z gospodarzem (Hooper i Gordon, 2001).
W literaturze mikrobiom definiowany jest jako „biotyczne i abiotyczne siedlisko obejmujące społeczności mikroorganizmów powiązane z określonym środowiskiem lub gospodarzem”. Termin ten bywa stosowany zamiennie z pojęciem mikrobiota, jednak coraz częściej podkreśla się, że mikrobiota powinna odnosić się wyłącznie do biotycznego komponentu (czyli samych organizmów), natomiast mikrobiom obejmuje również ich potencjał genetyczny i kontekst środowiskowy (Marchesi i Ravel, 2015).
Metaanalizy obejmujące duże populacje wykazały, że w obrębie ludzkiego mikrobiomu jelitowego może występować od 90 000 do 150 000 różnych szczepów drobnoustrojów (Almeida i in., 2019; Pasolli i in., 2019). Szacuje się, że pojedynczy człowiek posiada od 150 do 400 rezydujących gatunków bakterii w przewodzie pokarmowym (Mall i in., 2017). Dane te uzyskano zarówno przy użyciu metod hodowlanych, jak i technik niezależnych od hodowli, w tym sekwencjonowania nowej generacji (Lloyd-Price i in., 2016).
Złożona interakcja między genomem gospodarza a genomami licznych gatunków drobnoustrojów ma istotny wpływ na homeostazę, metabolizm oraz funkcjonowanie układu odpornościowego.
Kluczowym pojęciem w kontekście zdrowia jelit jest eubioza, czyli stan zrównoważonego mikrobiomu. Charakteryzuje się on dominacją bakterii z typów Firmicutes i Bacteroidetes, przy jednocześnie niskim udziale potencjalnie patogennych mikroorganizmów, takich jak przedstawiciele typu Proteobacteria (w tym rodziny Enterobacteriaceae).
Zwiększenie udziału tych ostatnich wiąże się z wystąpieniem dysbiozy – stanu zaburzonej równowagi mikrobiologicznej. Dysbioza koreluje z szeregiem schorzeń, w tym nieswoistymi chorobami zapalnymi jelit, zaburzeniami metabolicznymi czy otyłością. Zrozumienie dynamicznej relacji między eubiozą a dysbiozą ma istotne znaczenie dla opracowywania strategii terapeutycznych ukierunkowanych na modulację mikrobiomu.
Wśród dominujących typów bakterii, które łącznie stanowią około 90% populacji mikrobioty jelitowej, wymienia się: Bacteroidetes, Firmicutes, Proteobacteria, Fusobacteria, Tenericutes, Actinobacteria oraz Verrucomicrobia (Jethwani i Grover, 2019).
W kontekście jamy ustnej mikrobiom odgrywa równie istotną rolę w utrzymaniu równowagi biologicznej i zapobieganiu chorobom przyzębia. Coraz więcej badań wskazuje, że modulacja składu biofilmu oraz wspieranie korzystnych społeczności drobnoustrojów może stanowić kluczowy element profilaktyki i terapii periodontologicznej.
Zapraszamy do zapoznania się z ekspercką dyskusją poświęconą mikrobiomowi jamy ustnej oraz jego znaczeniu klinicznemu. Profesor Zaura dzieli się w niej aktualną wiedzą na temat funkcjonowania społeczności mikroorganizmów i ich wpływu na zdrowie ogólnoustrojowe.
Poznaj specjalistyczne strategie wspierania mikrobiomu jamy ustnej i dowiedz się, jak przełożyć tę wiedzę na codzienną praktykę kliniczną.
Obejrzyj wideo!
Rozwój mikrobiomu jelitowego
Pierwotna kolonizacja mikrobiomu jelitowego rozpoczyna się w momencie porodu (Salazar i wsp., 2014). Sposób rozwiązania ciąży istotnie wpływa na skład wczesnej mikrobioty. Noworodki urodzone drogą pochwową nabywają przede wszystkim mikroorganizmy obecne w mikrobiocie pochwy matki, natomiast w przypadku cięcia cesarskiego dominują drobnoustroje pochodzące ze skóry matki, co skutkuje odmiennym profilem kolonizacji (Clemente i wsp., 2012).
Na dalszy rozwój mikrobiomu istotny wpływ mają czynniki środowiskowe, sposób karmienia oraz wprowadzanie pokarmów stałych.
Wczesny etap kolonizacji ma charakter dynamiczny i relatywnie niestabilny. Coraz więcej danych wskazuje, że ekspozycja środowiskowa – zwłaszcza dietetyczna - odgrywa kluczową rolę w kształtowaniu tego procesu (Koenig i wsp., 2011). Początkowo przewód pokarmowy zasiedlają bakterie względnie tlenowe, takie jak Enterococcus, Staphylococcus i Streptococcus, które tworzą warunki sprzyjające kolonizacji przez mikroorganizmy ściśle beztlenowe (Pop, 2012).
Odstawienie od piersi, karmienie naturalne oraz stopniowe rozszerzanie diety mają zasadnicze znaczenie zarówno dla dojrzewania mikrobiomu jelitowego, jak i rozwoju układu odpornościowego niemowlęcia (Schwartz i wsp., 2012).
Żywienie a kształtowanie mikrobiomu
Mleko matki nie jest środowiskiem sterylnym - zawiera nawet do 600 gatunków bakterii, w tym korzystne szczepy takie jak Bifidobacterium breve, B. adolescentis, B. longum oraz B. bifidum (Martín i wsp., 2009). Bakterie te wspierają rozwój prawidłowej mikrobioty jelitowej i dojrzewanie odpowiedzi immunologicznej.
Niemowlęta karmione piersią wykazują wyraźnie większą liczebność bifidobakterii niż dzieci karmione mlekiem modyfikowanym. Jednym z kluczowych czynników różnicujących jest obecność oligosacharydów mleka kobiecego (HMO), które pełnią funkcję prebiotyków. Stymulują one rozwój korzystnych bakterii oraz wspierają dojrzewanie odporności błon śluzowych (Balmer i Wharton, 1989).
Bifidobakterie wzmacniają barierę jelitową poprzez:
konkurencję o składniki odżywcze z patogenami,
hamowanie ich adhezji,
modulację odpowiedzi immunologicznej,
zwiększanie poziomu wydzielniczej immunoglobuliny A (sIgA), która utrudnia kolonizację ściany jelita przez drobnoustroje patogenne (Ouwehand i wsp., 2002; Fukuda i wsp., 2011).
Zmiany mikrobiomu wraz z wiekiem
Skład mikrobioty jelitowej podlega istotnym zmianom w pierwszych latach życia. W ciągu pierwszych trzech lat dochodzi do stabilizacji struktury mikrobiomu - po dominacji Bifidobacterium pojawia się bardziej zróżnicowana społeczność z przewagą typów Bacteroides i Firmicutes (Ottman i wsp., 2012).
Ta względnie stabilna kompozycja utrzymuje się w wieku dorosłym, o ile nie dochodzi do istotnych zmian dietetycznych, przewlekłego stosowania antybiotyków lub innych czynników zaburzających homeostazę mikrobiologiczną.
W wieku podeszłym obserwuje się zwiększoną zmienność mikrobioty (Claesson i wsp., 2011). Na jej skład mogą wpływać m.in.:
utrata zębów,
zmniejszone wydzielanie śliny,
zmiany w czasie pasażu jelitowego,
modyfikacje sposobu żywienia (Lovat, 1996).
Z tego względu w populacji senioralnej szczególne znaczenie przypisuje się diecie bogatej w błonnik.
Dieta jako regulator mikrobiomu
Dieta stanowi jeden z głównych czynników modulujących mikrobiotę jelitową. Styl żywienia charakterystyczny dla diety zachodniej – bogaty w tłuszcze nasycone, cukry proste, przetworzone białka zwierzęce i ubogi w błonnik - wiąże się ze zmniejszeniem różnorodności mikrobiologicznej oraz redukcją liczebności korzystnych gatunków (Wu i wsp., 2011).
Z kolei dieta śródziemnomorska sprzyja zwiększeniu liczebności Lactobacillus, Bifidobacterium oraz Prevotella, a jednocześnie ogranicza obecność bakterii potencjalnie patogennych, takich jak Clostridium (Bialonska i wsp., 2010; Queipo-Ortuño i wsp., 2012).
Diety roślinne, bogate w błonnik, wspierają integralność bariery jelitowej oraz promują korzystne profile mikrobiologiczne, często z dominacją Prevotella i Bacteroidetes.
Mikrobiom a zdrowie metaboliczne
Coraz więcej badań wskazuje na ścisły związek między mikrobiotą jelitową a zaburzeniami metabolicznymi. U osób z otyłością obserwowano niższy udział Bacteroidetes, który wzrastał po redukcji masy ciała (Ley i wsp., 2005; 2006).
Pacjenci z cukrzycą wykazują zmniejszoną liczebność bakterii produkujących maślan - krótkołańcuchowy kwas tłuszczowy odpowiedzialny za:
utrzymanie integralności bariery jelitowej,
redukcję stanu zapalnego,
poprawę wrażliwości na insulinę.
Istotne znaczenie w kontekście sercowo-naczyniowym przypisuje się metabolitowi mikrobioty jelitowej - TMAO (N-tlenek trimetyloaminy). Podwyższone stężenia TMAO wiążą się ze zwiększonym ryzykiem nadciśnienia tętniczego oraz zdarzeń sercowo-naczyniowych (Ge i wsp., 2020; Heianza i wsp., 2017).
Probiotyki
FAO i WHO definiują probiotyki jako „żywe mikroorganizmy, które podawane w odpowiednich ilościach przynoszą korzyści zdrowotne gospodarzowi”.
Ze względu na podatność mikrobiomu na modyfikacje związane ze stylem życia, dietą czy antybiotykoterapią, probiotyki stanowią potencjalne narzędzie wspierające przywracanie równowagi mikrobiologicznej oraz profilaktykę wybranych schorzeń przewodu pokarmowego (Sanders i wsp., 2011).
Oś jama ustna-jelita
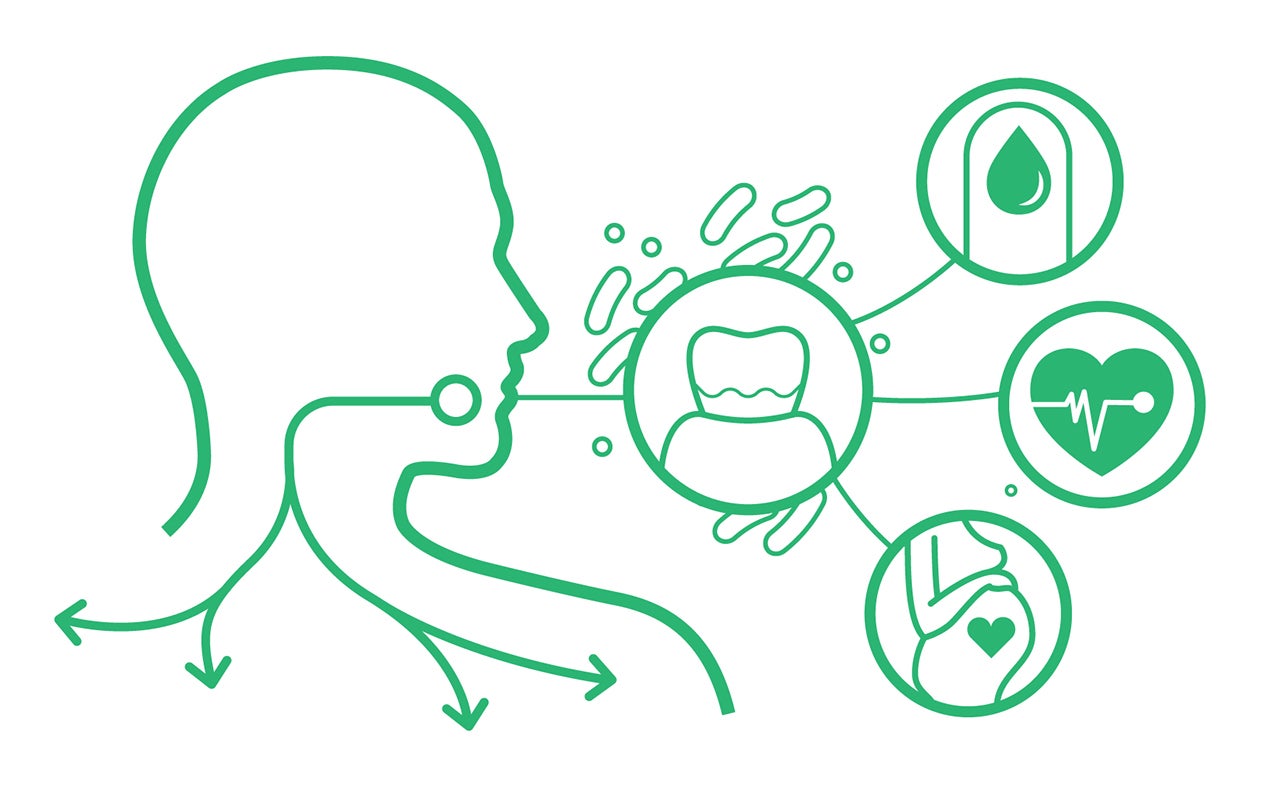
Mikrobiom jamy ustnej jest jedną z najbardziej zróżnicowanych społeczności drobnoustrojowych w organizmie człowieka. Obejmuje ponad 770 gatunków bakterii oraz liczne grzyby, archeony i wirusy (Escapa i wsp., 2018).
Dysbioza mikrobiomu jamy ustnej - wywołana m.in. nieprawidłową higieną, paleniem tytoniu czy cukrzycą - może prowadzić do próchnicy i chorób przyzębia, ale także wpływać na mikrobiom jelitowy i ogólnoustrojową odpowiedź zapalną.
Jama ustna i przewód pokarmowy wykazują istotne podobieństwa pod względem budowy błon śluzowych oraz mechanizmów immunologicznych. Bakterie jamy ustnej mogą kolonizować przewód pokarmowy poprzez:
transport ze śliną,
przeżycie dzięki ochronnemu działaniu mucyn,
przejściową bakteriemię w wyniku mikrourazów lub zabiegów stomatologicznych (Lockhart i wsp., 2008).
Wykazano obecność bakterii typowych dla jamy ustnej w bioptatach jelita grubego u pacjentów z nieswoistymi zapaleniami jelit (Dinakaran i wsp., 2019). Ponadto pacjenci z ciężkim zapaleniem przyzębia częściej prezentują cechy dysbiozy jelitowej.
Co istotne, leczenie periodontologiczne może prowadzić do normalizacji zarówno mikrobioty jamy ustnej, jak i jelit (Baima i wsp., 2024), co dodatkowo podkreśla systemowy wymiar chorób przyzębia.