Hoe leefstijlfactoren parodontitis beïnvloeden
Dit artikel maakt deel uit van een 5-delige serie over het slachtoffer van parodontitis. Leefstijlfactoren zijn een van de vijf bevestigde belangrijke risicofactoren voor parodontitis.

De andere vier risicofactoren worden in andere artikelen onderzocht.
Ze bevatten:
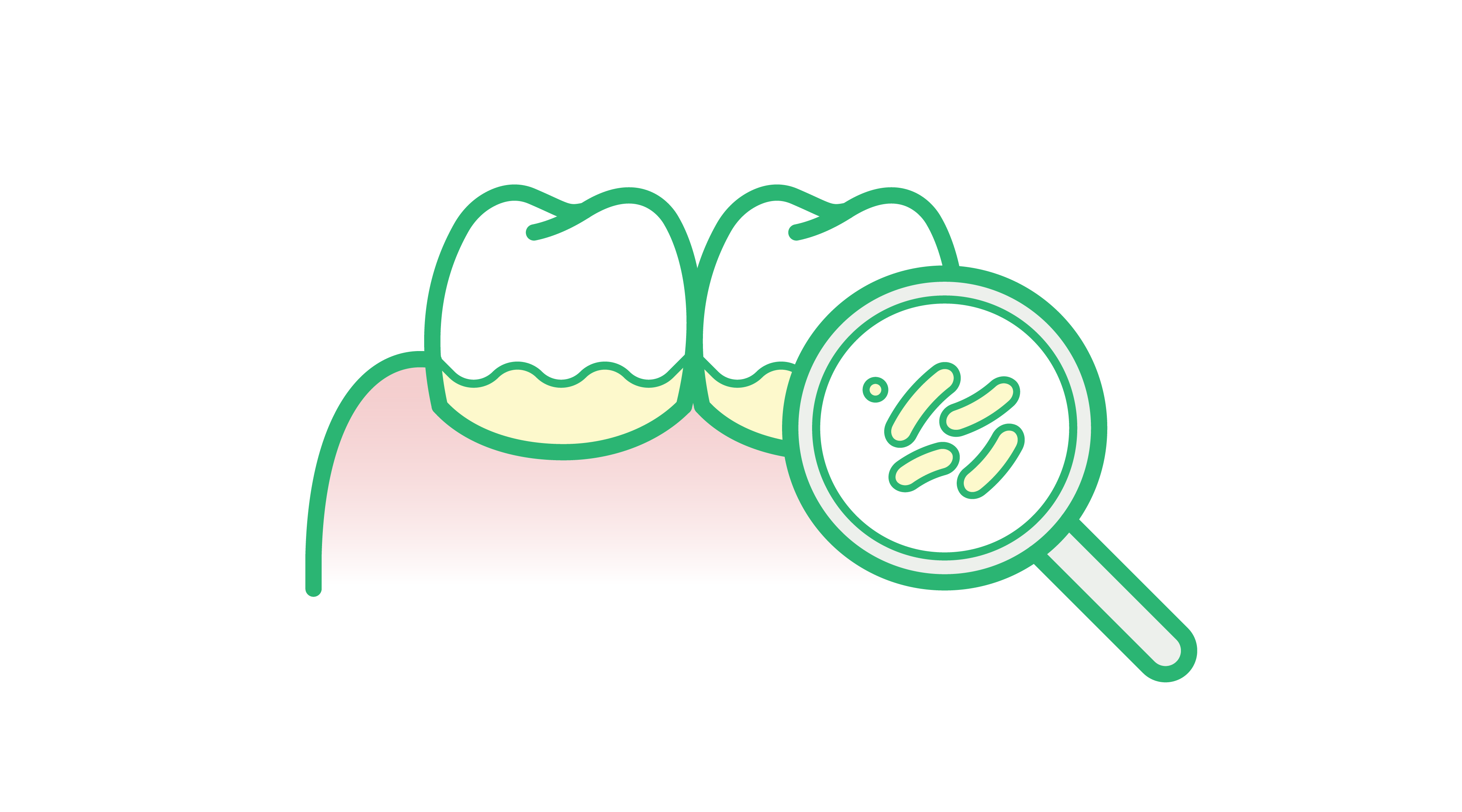
- de subgingivale bacteriële biofilm op zowel het tandworteloppervlak als op het epitheelslijmvlies
- Genetische risicofactoren en epigenetische modificaties
- systemische ziekten
- Diverse factoren
Voor elk individueel geval van parodontitis zal de relatieve bijdrage van elk van deze vijf factoren variëren en zal het klinisch en, waar mogelijk, interdisciplinair oordeel vereisen om nauwkeurig te worden bepaald.
Over het algemeen geldt echter dat hoe jonger de patiënt, hoe groter de kans dat genetica een buitensporige rol heeft gespeeld bij de ontwikkeling van de parodontitis van de patiënt. Omgekeerd, hoe ouder de patiënt, hoe groter andere factoren een rol spelen, zoals levensstijl.
De leefstijlfactoren die verband houden met het risico op parodontitis zijn het onderwerp geweest van een grote verscheidenheid aan medische en wetenschappelijke studies. Deze studies hebben aangetoond dat veel leefstijlfactoren het risico op parodontitis verhogen, voornamelijk door de reactie van het immuunsysteem op orale bacteriën te beïnvloeden of door de structurele integriteit van de kaak en tanden in gevaar te brengen.
Patiënten op de hoogte houden van hoe hun levensstijlkeuzes en -gewoonten hun mondgezondheid beïnvloeden, is een belangrijke prioriteit voor tandartsen en kan een belangrijke rol spelen bij het stimuleren van preventie en betere behandelingsresultaten.
Dit artikel onderzoekt specifieke leefstijlfactoren die het risico op de ontwikkeling en ernst van parodontitis verhogen, en geeft aanbevelingen voor hoe patiënten deze leefstijlfactoren kunnen aanpassen om hun persoonlijke risico te verlagen.
Specifieke leefstijlfactoren die het risico op parodontitis verhogen
Elk van de volgende leefstijlfactoren beïnvloedt de kans van een patiënt op het ontwikkelen van parodontitis:
Wat betekent dit voor uw patiënten?
Hoewel verschillende leefstijlfactoren een rol spelen bij de causaliteit van parodontitis, zijn de meeste aanpasbaar. Patiënten die zich zorgen maken over hun risico op parodontitis, kunnen dit verlagen door deze factoren aan te passen.
De relatieve bijdrage van elke risicofactor verschilt van patiënt tot patiënt.
Het is echter belangrijk op te merken dat voor de meeste patiënten de grootste factor die het risico op parodontitis dicteert, de aanwezigheid van bacteriële biofilm is. Deze risicofactor kan worden gewijzigd door een goede mondhygiëne toe te passen. Daarom, ongeacht het risico op parodontitis van de patiënt, is de beste manier om dat risico te verlagen, door regelmatige en effectieve mondhygiëne toe te passen.
Bekijk hieronder meer artikelen of vind inhoud die is afgestemd op uw behoeften op onze website, onder de sectie "artikelen".